睡眠呼吸中止

我刷牙很認真,為什麼還會有牙周病?
全身性慢性發炎反應和口腔呼吸道的發炎密切相關 許多研究都已證實,牙周病可能加劇糖尿病,而糖尿病反過來也會造成牙周病惡化。而未妥善控制的糖尿病會加劇了OSA的嚴重度,而OSA引發的長期慢性發炎又可能使血糖水平上升,進一步加重糖尿病症狀。 牙周病、糖尿病和睡眠呼吸中止症(OSA)都是全身性慢性發炎,彼此密切的交互影響使得只治療其中一個問題而忽視其他的,必然使得治療的長期預後存在不確定性。因此,在丰采美學牙醫診所,我們對牙周病的治療必定都必定還會包括對睡眠呼吸中止症和糖尿病的評估。 小林是一位中年男性,因為牙齦出血和牙齒鬆動前來求診。這些症狀,表面上看似典型的牙周病。然而,在我們的交談中,我發現小林不僅患有牙周病,還有長期未控制的糖尿病,以及他幾乎未察覺的睡眠呼吸中止症。 牙周病不僅是局部的口腔問題,它的存在加重了小林的糖尿病症狀,進而影響了他的整體健康。而睡眠呼吸中止症則加劇了這一循環,使得小林的身體難以有效恢復和調節血糖。 在治療小林的牙周病時,我們同時關注他的血糖和睡眠質量。隨著牙周病症狀的改善,小林的血糖水平也變得更加穩定。更重要的是,當他開始接受睡眠呼吸中止症的治療後,他的整體健康狀況有了明顯的提升。 牙周健康與全身性慢性發炎的密切連結 牙周病不僅是牙周和齒槽骨附近相關組織的慢性發炎,影響著口腔乃至全身健康。隨著牙周病的病情加重,牙槽骨受損導致牙齒穩定性下降,嚴重時可能導致牙齒脫落。更值得注意的是,牙周病的影響遠超過口腔,當牙周問題嚴重到牙齒脫落時,這通常與患者的整體健康狀況有關,而不單單是因為口腔衛生不佳。 牙周病與糖尿病的雙向關係 牙周病不僅影響口腔,竟然還會使血糖難以控制! 牙周病中的細菌或其產生的物質,如脂多糖(LPS),進入血液後會引發全身性發炎反應。這種發炎會釋放出多種細胞因子,包括IL-1、IL-6和TNF-α。這些因子會降低身體對胰島素的反應,形成胰島素抵抗。 胰島素抵抗(Insulin resistance)會減少身體對胰島素的敏感性,使胰島素無法有效地將血液中的糖分運送進入細胞,導致血糖濃度增加。長期的高血糖是糖尿病的主要症狀之一,因此牙周病對於糖尿病的控制與預防至關重要。 意想不到的關聯:糖尿病如何反過來加重牙周病! 糖尿病患者除了高血糖之外,還常見以下四種特徵: 白血球功能降低:白血球是身體的重要防衛系統,主要負責對抗細菌和病毒,對於保持牙周組織的健康至關重要。在糖尿病患者中,常見白血球功能降低,這會影響牙周的抵抗能力,使牙周更難以抵抗牙周病的感染。 膠原蛋白代謝異常:膠原蛋白是牙槽骨和牙周組織的主要成分,會影響傷口的愈合。由於糖尿病患者持續的高血糖濃度,膠原蛋白的合成受到抑制。這導致他們的牙周組織更易受到損傷,且愈合過程更為緩慢。當這些患者發展成牙周病時,病情的進展往往比非糖尿病患者更迅速且更加嚴重。 末梢血管壁變厚:這導致血管內外物質代謝異常,這也是為什麼心血管疾病是糖尿病的主要併發症的原因之一。血管壁的增厚會妨礙到牙周組織所需的營養和防禦物質,如白血球和抗體,到達感染區,從而增加發炎反應,加重牙周病的症狀。 AGEs(最終糖化蛋白)升高:AGEs 是高血糖狀態下形成的物質,他們的增加會引起一系列的慢性發炎,這些發炎反應與糖尿病的多種併發症密切相關,包括心血管病變、腎臟病變、白內障和末梢神經病變。當糖尿病患者同時患有牙周病時,這些由AGEs引發的發炎反應可能會進一步加劇牙周組織的損傷。 以上這些糖尿病的特徵都會加劇身體的發炎反應,從而間接影響牙周病的症狀。 事實上,牙周病目前已被列為糖尿病的『第六大併發症』! 雖然乍看之下糖尿病和牙周病似乎沒有直接關聯,但它們實際上是互相影響甚至相互加重的。這兩種疾病之間存在許多共同的風險因素,如肥胖、吸煙、口腔衛生不良以及遺傳傾向。這些因素對兩種疾病的發展均有影響,例如,肥胖與胰島素抵抗相關,這不僅增加了患糖尿病的風險,同時也加重了牙周病的發炎反應。同樣,吸煙會損害身體的免疫反應並降低牙齦的血液循環,使得吸煙者更容易患上牙周病。 而牙周病不僅會引起局部的發炎反應,同時也會引發全身性的發炎反應。這種全身性發炎反應會導致血糖濃度升高。因此,即使在原本健康的人群中,牙周病也可能成為血糖水平升高的一個重要因素。 因此,不健康的牙周狀況可能會加重糖尿病的病情,而糖尿病的存在也可能增加罹患牙周病的風險,形成一種互相影響的『雙生病』關係。 糖尿病與睡眠呼吸中止症(OSA)的雙向關係 糖尿病不僅是血糖問題,還是睡眠呼吸中止症的潜在推手! 糖尿病患者常見的神經病變可能會影響呼吸中樞控制和上呼吸道的神經反射,這不僅增加了他們罹患 OSA 的風險,還可能加劇已有的OSA症狀。 此外,糖尿病患者常與肥胖相關聯,而肥胖是OSA的一個重要風險因素。持續的高血糖狀態,經常伴隨著肥胖,這進一步增加了患OSA的風險。過量的糖分攝入不僅導致一系列的健康問題,還會導致體重增加,可能誘發或加重睡眠呼吸中止症。 你的血糖升高原來是長期缺氧惹得禍! OSA患者身體長期處於缺氧狀態導致間歇性低氧症,這會促使活性氧化劑和氧自由基的產生增加,進而增加全身性發炎的可能性。長期存在的發炎反應會加重身體的恢復負擔,干擾胰島素的正常功能,進而引起血糖濃度上升。 未能有效控制的糖尿病會增加患者罹患或加劇OSA的風險,而OSA患者長期的慢性發炎不僅會對身體造成壓力,還可能導致血糖水平上升,進而加劇糖尿病的病情。 口呼吸,不只導致OSA,竟還會加劇牙周病! 目前,牙周病與OSA之間的確切關聯尚未完全清楚,但它們之間發炎的路徑和機制的相似性表明,可能存在某種相互作用。 OSA是由上呼吸道阻塞引起的睡眠障礙,會打斷正常的睡眠週期,從而降低睡眠質量。患者在夜間睡眠時常出現呼吸不規則,如鼾聲或呼吸暫停,這會導致口腔內唾液流動減少,進而促進生物膜(biofilm)的形成,生物膜可以加速牙齦疾病和牙槽骨的破壞過程,增加牙周病的風險。 此外,OSA患者的間歇性低氧症會加全身性慢性發炎的可能性,從而增加牙周病的風險。這種全身性發炎可能是OSA和牙周病之間相關性的一個原因。 OSA和牙周病之間存在共同的風險因素,如肥胖,這些因素都與體內的慢性發炎反應有關,並可能在OSA和牙周病的形成及發展過程中扮演重要角色。因此,在治療牙周病和管理OSA時,我們需要重視這些共同的危險因素,以改善牙周健康和整體的睡眠質量及健康狀態。 牙周病、糖尿病和睡眠呼吸中止症的潛在惡性循環! 牙周病與糖尿病和睡眠呼吸中止症(OSA)之間存在著密切的關聯,不僅有共同的風險因素,還可能透過全身性的慢性發炎反應相互聯繫。 牙周病與糖尿病、糖尿病與OSA之間存在雙向的關係。然而,目前尚不清楚牙周病是否會直接影響OSA,但這兩種疾病之間都存在全身性慢性發炎反應,並且有共同的危險因素,他們之間全身性慢性發炎路徑和機制的相似性暗示著可能存在某種相互作用。了解這些關聯有助於我們更好地識別和治療這些疾病,並為患者帶來更好的健康結果。 引用文獻: Periodontal complications of hyperglycemia/diabetes mellitus: Epidemiologic complexity and clinical challenge Periodontitis and diabetes: a two-way relationship - PMC Is periodontitis associated with obstructive sleep apnea? A systematic review and meta-analysis - PMC Obstructive Sleep Apnea and Diabetes - PMC Relationship of obstructive sleep apnea with periodontal condition and its local and systemic risk factors | Clinical Oral Investigations
孩子的臉型竟然會被口呼吸影響?如何改善用嘴巴呼吸?-丰采美學牙醫診所
✋Hi,我是 DR. EMMA 蔡宜均醫師!你的孩子臉上總是掛著黑眼圈、時常嘴巴開開的、一口暴牙,又是短下巴嗎?或者是在學校注意力不集中還上課打瞌睡嗎? 先別急著罵小孩不用功,這樣的情況可能不是他們願意的!台灣大約有百分之七十的孩子有鼻子相關症狀,口呼吸的比例非常高。 晚上睡不好,不單單是白天精神不好,也容易表現出分心或衝動等等較不合群的行為,大大影響學習狀態。 標題 口呼吸對孩子臉型發育的危害超乎想像 口呼吸對臉型改變的相關研究 口呼吸有什麼特徵呢? 口呼吸造成鼻腔狹窄,形成惡性循環 把握兒童矯正黃金期 番外篇 鼻呼吸的練習 口呼吸對孩子臉型發育的危害超乎想像! 在臨床上,我們常常可以發現臉型像下圖一樣的孩子,家長帶來的時候會很緊張的跟我說:小孩暴牙越來越嚴重,這時候我的問題一定是:鼻子有沒有過敏,是不是不用鼻子呼吸而常用嘴巴呼吸?得到的答覆往往都是肯定的。 為什麼矯正醫師一看就知道小孩鼻子有問題呢?這可不是算命看面相,而是口呼吸必然造成的結果啊! 用口呼吸的後遺症超乎想像,聽起來很奇怪,明明看起來只是空氣經過嘴巴而不是通過鼻子,頂多就是會有一點口乾舌燥罷了,用嘴巴呼吸跟臉型和暴牙有什麼關係啊? 請跟我一起試試看:嘴巴閉起來呼吸,現在口腔內的情況就會像 A 圖正常使用鼻子呼吸的時候,舌頭會緊貼著上顎,這其實有兩個重要性: 舌頭緊貼著上顎,讓上顎骨能夠橫向發育,鼻腔也較大 嘴唇貼著上下門牙,牙齒被阻擋就不會往前暴 接下來,把嘴巴打開用嘴巴呼吸試試:現在的情況就會像B圖一樣,嘴巴開開的,嘴唇周圍的肌肉會鬆弛,舌頭位置離開上顎降到較低的位置,造成的影響: 舌頭擺放位置較低,上顎牙弓橫向發展的力量減輕,造成上顎骨較狹窄,鼻腔也較窄 嘴唇的肌肉鬆弛,加上上顎牙弓狹窄,門牙就會容易往外暴出去 左圖: 舌頭擺放在上顎幫助上顎骨橫向發展,寬度較寬 右圖: 舌頭位置較低,不會緊貼上顎,顎骨發展較狹窄,造成牙齒凌亂往前突出 口呼吸對臉型改變的相關研究 關於口呼吸最知名的研究,莫過於在 1980 年代,由美國著名的矯正醫師埃吉爾哈佛(Egil Harvold)對於恆河猴所做的實驗。 他將一群 2 至 6 歲,發育中小猴子的鼻子塞住,讓他們只能透過嘴巴呼吸,來觀察咬合、臉型及下巴的變化,他發現:嘴巴打開、臉型變長、上顎牙弓變窄、下巴後縮、咬合不整。 幸運的是,當移除鼻子的阻塞物後,小猴子們慢慢回復使用鼻子呼吸,臉型也逐漸恢復,但是牙齒咬合的位置無法恢復,也沒辦法幫猴子透過齒顎矯正恢復咬合功能,結果這群可憐的猴子因為牙齒咬不起來,被拔了好幾顆牙。 後來因為這個實驗不符合道德倫理,而被保育人士禁止了,但我們可以從這個動物實驗發現口呼吸對於顏面的發展有絕對的相關性。 左圖是正常鼻呼吸,右圖是口呼吸 口呼吸有什麼特徵呢? 嘴巴開開的 黑眼圈 長臉型但是下巴後縮 姿勢不良常常彎腰駝背 白天容易想睡覺 經常鼻塞流鼻涕 注意力不集中 睡覺流口水 打鼾 口呼吸造成鼻腔狹窄,過敏鼻塞造成口呼吸,形成惡性循環 鼻子長期過敏會導致鼻塞流鼻水,自然會使用口呼吸,而口呼吸又會加重上顎骨狹窄的問題,牙弓上拱、鼻腔通道變窄、空氣流過的速度會加快、鼻黏膜容易腫脹,使得鼻呼吸的流量變少,呼吸不到足夠的空氣,更加重口呼吸的依賴性。 口腔的頂部是鼻腔的底部,如果上顎骨狹窄等於是鼻腔底部狹窄,容易造成鼻塞,這種結構上的問題一但發生之後,沒有辦法單靠藥物解決,還是必須通過上顎骨的擴張,才能也有效擴張鼻腔,使鼻呼吸能夠順暢,一併改正口呼吸的習慣,另一方面,也要積極減少過敏原的刺激,避免惡性循環。 狀況 1:注意力不集中 上呼吸道狹窄,空氣沒辦法順利進到肺部進行氣體交換,血氧濃度就會降低,身體自動產生生理機制,晚上睡覺的時候就容易出現打鼾、睡眠中斷的問題,白天的學習狀況也會受到影響;注意力不集中,過動焦躁…,都是可能會發生的現象,很容易被家長或老師誤認為是不配合的孩子或問題學生。 在臨床上,很多孩子在改善呼吸問題之後,專注力明顯提升,黑眼圈也消失了,原本緊張的親子關係也連帶獲得紓解。 狀況 2:姿勢不良 口呼吸的人因為有小下巴的問題,咽喉呼吸道狹窄,為了增加狹窄的呼吸道,頭部往往會不自覺地往前伸,在一個頭部前移的姿勢上,頸椎同時會不正常的彎曲,肩頸部分的肌肉就需要更用力去維持在這個奇怪的姿勢上,然後就造成了肩頸痠痛和駝背的問題。 把握兒童矯正黃金期 「牙齒矯正黃金期」差不多在8~13歲這個年紀,這階段因為上下顎骨尚未定型,此時期調整骨骼的效果最好。口呼吸造成的臉型問題,透過上顎牙弓撐寬,一方面可以讓牙齒排列的空間減少凌亂,更重要的是:將牙弓加寬,改善鼻道暢通度,同時訓練使用鼻呼吸,才能徹底改善根本問題。 傳統上會利用圖中的「快速牙弓擴張器」(Rapid Maxillary Expansion),將上顎骨左右撐寬,可以看到左右顎骨寬度有明顯差異,效果很好。 唯一的小問題是:小朋友可能會抱怨吃東西容易卡食物比較不舒服。另外,這樣的擴張器是針對「骨頭」方面做調整,沒有辦法針對牙齒做移動,還是需要第二階段的矯正來排列牙齒,達到整齊的效果。 除了傳統的牙弓擴張器,目前「隱適美」也針對兒童推出「Invisalign First」的裝置,針對混和齒列需要及早調整骨頭問題的小朋友,同時改善顎骨寬度問題與牙齒排列,舒適度較好。 另外,口呼吸引起的短下巴的情形,也可以透過「下顎前導裝置」(MA Mandibular advancement),引導下顎骨往前生長。透過透明牙套上的小翅膀裝置,在上下齒列閉合時,將下顎引導到比較前面的位置,幫助下巴生長,同時調整個別牙齒,改善暴牙的問題,因為這樣的裝置戴上去沒什麼不舒服感,下巴也會明顯往前,外觀立即得到改善,孩子配戴的意願都滿高的,效果不錯。(👉關於兒童隱適美) 番外篇: 現在的孩子對於外表的重視,真的和我們小時候差很多,再加上流行用手機隨時自拍,哪個角度好看不好看自己都很清楚,甚至在國小一、二年級時,就會因為暴牙或者小下巴的問題,被同學嘲笑而感到自卑。 很典型的狀況是:孩子們來諮詢的時候頭都低低很安靜不說話,但是他們對自己的外觀問題都一清二楚;稍微大一些的孩子,甚至還自己主動上網查過相關資訊,知道自己要做什麼處理。 等到療程開始進行後,因為外觀逐漸改善,孩子的自信心提升,也會漸漸變得比較活潑。一方面覺得很欣慰,可以幫助到這樣的孩子,另一方面則希望能夠讓更多的家長和民眾了解口呼吸的嚴重性,能夠早期介入治療和儘早改善。 透過口腔掃描諮詢服務及一對一的說明,可以更清楚孩子的狀況,以及知道要如何針對問題做出積極性的處理。 鼻呼吸的練習 長期使用口呼吸的人,口腔周圍的骨骼和肌肉會適應張口的趨勢生長,就不容易將嘴巴主動閉起來,就算鼻子問題改善了,牙弓擴張了之後,還是習慣用口呼吸。 因此需要做一些簡單的練習,讓身體自然而然地習慣用鼻子呼吸,否則治療的成果沒有辦法維持,矯正結束之後還是容易有復發的現象。 以下是建議每天都需要做的小練習: 在家的時候可以用透氣膠帶貼嘴巴來提醒自己,專心的時候就不會不自覺地將嘴巴張開。這樣每天半小時以上的練習,久而久之就會逐漸習慣用鼻子呼吸。 如果在外面不方便貼嘴巴的時候怎麼辦呢?只要在嘴巴裡含一口水,這樣就可以保持嘴唇緊閉,沒有人注意到也一樣可以練習用鼻子呼吸。 呼吸練習:鼻子不好的人,呼吸常常較為急促,在做呼吸練習的時候閉口慢慢呼吸,讓空氣經過鼻腔將雜質過濾,鼻黏膜讓空氣濕潤,免疫細胞可清除過敏原,身體才能處於一個和緩安定的狀態。 以上這些做法都不需要特殊的道具就容易執行,不管大人小孩都適用!一開始會不太適應,維持時間也較短,但是慢慢地,身體就會發現鼻呼吸的好處喔!成功的祕訣就是要持之以恆地練習! 延伸閱讀: 何時是兒童牙齒矯正的最佳時機? 原來牙齒不整齊竟與鼻子過敏息息相關! 孩子注意力不集中是過動症?常脾氣差打呼?可能跟睡眠呼吸中止有關! 口腔肌功能訓練有助改善睡眠呼吸中止症 "內文為專業醫師經驗談,因各人口腔狀況不同,成效因人而異,若有問題請跟從專業醫師評估指引" Last Updated: 2022-04-14 加入 DR.EMMA 蔡宜均醫師粉絲團,追蹤限時動態
打鼾比你想的危險! 你是否罹患「睡眠呼吸中止症」?-丰采美學牙醫診所
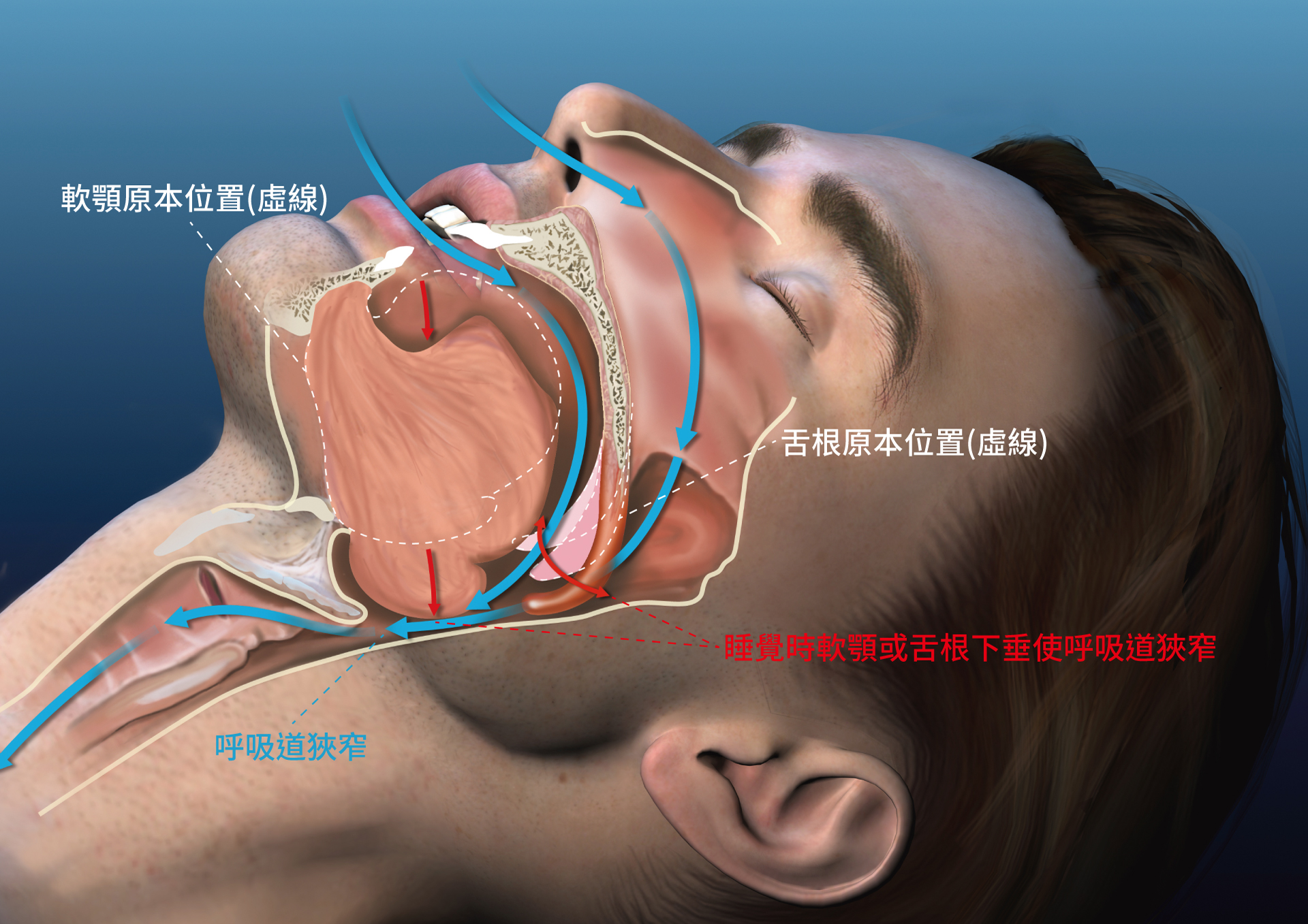
數位止鼾牙套 認識睡眠呼吸中止症 幫助解決呼吸中止症的專業醫師團隊,點擊前往 👉 止鼾醫生 根據美國睡眠醫學會定義的睡眠呼吸中止為睡眠中停止呼吸(sleep apnea)10秒以上或微弱呼吸(hypopnea)氣流少於5且大於10秒以上,期間動脈血氧(SPO2)下降4%以上並伴隨短暫腦波覺醒,以此定義為臨床的呼吸中止指標(apnea-hypopnea index,AHI)。而睡眠呼吸中止症又可依其呼吸問題的型態分成以下三種: 阻塞型呼吸中止症(obstructive sleep apnea,OSA) 中樞神經性睡眠呼吸中止(Central Sleep Apnea, CSA) 兩種都有的混合性睡眠呼吸中止(Mixed Apnea) 判斷標準以有無胸腹呼吸動作區別,在有呼吸動作情況下有呼吸中止定義為OSA;無呼吸動作情況下有呼吸中止定義為CSA。OSA是最為普遍的呼吸中止症,約佔九成以上的狀況,本篇內容也以牙科診療OSA為主。 阻塞型睡眠呼吸中止症(Obstructive sleep apnea,OSA)是指睡眠期間,上呼吸道氣管部分因為咽喉周圍脂肪層過厚、軟顎和舌頭在重力下拉和肌肉張力降低而往咽喉後方下垂,造成難以維持呼吸道通氣空間情況下,出現呼吸暫時停止的現象。很常見是因為肥胖導致呼吸道狹窄,或造成維持呼吸道通暢的肌肉張力不足而容易塌陷所致;但也有很多患者BMI並不高,而是因為先天下巴較小、下頷骨後縮、先天顱顏缺陷、扁桃腺或懸壅垂過大等因素導致氣道狹窄。 相關參考文章:什麼是睡眠呼吸中止症 (Sleep Apnea)?打呼背後的嚴重缺氧危機 ! 睡眠呼吸中止症的影響因子 目前已知造成OSA風險上升的危險因子,包括性別、年齡、女性更年期、肥胖程度、種族、喝酒及抽菸等…。年齡相關研究指出50歲以上OSA罹患率明顯增加。研究也發現香菸中的惡質容易誘發身體發炎反應,導致呼吸道容易因為發炎反應而阻塞。OSA盛行率在不同種族的相關性研究中,發現亞洲人(黃種人)在相同BMI的因素下有更高比例罹患OSA,其原因可能來自於亞洲人在上呼吸結構上相較於西方人狹窄,更容易在睡眠時造成呼吸道的阻塞。 肥胖問題 據調查,高達八成以上的肥胖族群幾乎都有不同程度的OSA問題,其中身材中廣者(腹部肥胖者)更容易有OSA合併糖尿病問題。有研究指出,中度肥胖男性(BMI35~39.9)OSA盛行率為40%;而重度肥胖的男性(BMI>40),其OSA盛行率則有40%~90%,而肥胖且已罹患糖尿病者OSA盛行率更高達87%。雖然OSA病患不一定有肥胖問題,但肥胖確實為其最大的危險因子。 睡眠呼吸中止症的危險性 目前已有許多研究證實成人OSA會引發許多內科疾病,包括高血壓、中風、心臟衰竭、早發性失智、與代謝相關的糖尿病(dia-betes mellitus,DM)、阿茲海默症、白天過度嗜睡、癌症或其他更多病症。在小兒OSA睡眠中止相關研究也發現,許多有睡眠呼吸疾病(SDB)問題的兒童,有很高的比例被診斷為注意力不足及過動症(attention deficit hyperactivity disorder,ADHD)。 -呼吸中止危險性: 睡眠時發生心絞痛、心肌梗塞或腦中風,甚至可能在睡眠中猝死。 夜間有非自發性不正常的肢體活動,如說夢話、夢遊及作惡夢。 夜間頻尿。 人格特質或情緒改變(如焦慮、失眠、易怒、躁動不安等…)。甚至可能罹患憂鬱症或失眠。 記憶力突然或加速減退,也可能與提早發生的失智症有關。 性慾降低因而產生性功能障礙。 年紀輕輕就有肥胖、糖尿病、高血壓、心律不整或心臟衰竭…等問題。 白天嗜睡導致注意力無法長時間集中,造成工作效率低弱。若在開車時打瞌睡容易造成車禍甚至死亡。 很多時候病人被診斷有OSA且開始進行治療,但並沒有被告知OSA需要治療的重要性。檢視OSA不治療可能的潛在後果,將會影響患者治療意願的關鍵。讓患者了解OSA診斷相關的醫學術語嗜很重要的,理想情況下,牙醫應該解釋呼吸暫停-通氣指數(AHI:apnea-hypopnea index,包括阻塞性呼吸中止與低通氣呼吸的差別)、睡眠結構(包括需要適量的深度睡眠和快速眼動睡眠)、缺氧、以及病患可能不需要理解的專業術語。牙醫可以說明在正常範圍類的參考臨界數值。 睡眠呼吸中止症診斷 睡眠呼吸中止症的診斷標準可透過睡眠多頻道生理檢測,包括腦波、眼動波、肌電波、心電圖、鼻與口呼吸氣流、肺或腹部呼吸起伏、以及血氧濃度,一般居家睡眠檢測是簡化版的裝置,以血氧、心電圖與鼻呼吸偵測為主,牙科臨床會以配戴手指血氧機做睡眠期間血氧濃度監測做為口氧止鼾裝置改善的參考。 睡眠多項生理檢查(PSG) 居家睡眠檢測 手指血氧機 檢測項目 所有的睡眠疾病,如呼吸中止症、猝睡症、睡眠暴力、周期性肢體抽動症候群… 針對睡眠呼吸中止症 針對睡眠呼吸中止症 檢測線數量 約二十條檢測線 約三條檢測線 沒有檢測線 適用對象 經醫師初步診斷,疑似罹患睡眠障礙,需進一步檢查 睡眠呼吸困擾、不便住院檢查、或時間不易安排、對於就醫檢查有過度焦慮 所有人 檢測地點 需至醫院之睡眠中心 自家即可檢測 自家即可檢測 等待排檢時間 長,約2週 短,約1週 馬上 報告完成時間 約2週 約1週 馬上 確認是否適合口內止鼾裝置治療評估方式 (一) 紀錄馬蘭佩西評分(MALLAMPATI SCORE) 馬蘭佩西評分是麻醉科醫師在手術前評估是否需要插管的氣道時所使用的評估方式,理想的馬蘭佩西評分檢查是讓病人張開嘴、伸出舌頭,但不會說”啊”,因為這樣會導致軟顎緊繃,使氣道看起來比睡覺時更加寬闊,三級或四級馬蘭佩西分數與OSA的高風險有關。 (二) 紀錄異常的扁桃腺 快速檢查喉嚨後部可以看到扁桃體。異常大的扁桃體需要特別關注,一般會轉診給耳鼻喉科醫生做進一步的諮詢甚至是切除。但須注意的是,扁桃體在兒科病患的大小與OSA的嚴重程度沒有直接相關。 (三) 紀錄異常的懸壅垂(Uvula) 一個異常的懸壅垂在外表上往往看起來呈現拉長,這表示可能有睡眠障礙的問題。 ❓想初步評估您是否為睡眠呼吸中止症高危險群嗎?來填寫嗜睡量表測試看看吧! 打鼾與睡眠呼吸中止症的發生機制 睡眠呼吸中止症的出現過程:病患入睡時因為重力與肌肉張力降低導致下頷骨後縮與舌根向咽喉墜落,呼吸道狹窄的結果讓呼吸變得急促,加上腹部起伏常大於胸部起伏,呼吸效率降低,身體血氧濃度降低且二氧化碳濃度會先上升,等到出現鼾聲時,會容易轉變成鼻吸嘴吹式的喘息式呼吸,吸氣出現鼾聲表示進氣量降低,血氧濃度更不足,吐氣容易大力吹氣而出現二氧化碳濃度降低的現象,當二氧化碳降低到一定程度時,延腦呼吸中樞偵測到較低的二氧化碳濃度後,讓呼吸停止動作,身體的血氧濃度大幅降低,直到二氧化碳濃度增加後,才又開始恢復呼吸,這時候往往出現劇烈高分貝且驚醒夢中人的鼾聲,如此持續不間斷地出現打鼾與睡眠呼吸中止症狀。 -二氧化碳濃度偏低,造成身體缺氧的三個關鍵 二氧化碳濃度是影響身體氧氣濃度的關鍵之一,適當的二氧化碳濃度有助於血管擴張與提供氧氣脫離血紅素,一旦出現睡眠呼吸中止症表示身體斷斷續續出現二氧化碳濃度不足的現象,鼻道黏膜容易腫脹、血氧不容易從血紅素釋放,更是造成呼吸停止的關鍵。 如何治療呼吸中止症 睡眠呼吸中止症的治療方式有許多種,「連續正壓呼吸輔助器」(CPAP)、「口腔咬合器」、手術…等,以提升睡眠品質。治療方式多元所以可依每個人不同的狀況選擇不同的治療方式,甚至可以搭配治療。 減重: 體重過重者,只有透過減重可以有效根除睡眠呼吸中止症的非侵入性治療方式,也是治療呼吸睡眠中止症的首要條件。 連續正壓呼吸輔助器: 治療原理是提供正向壓力氣流,讓正向壓力氣流經過鼻罩,進入呼吸道,保持呼吸道通暢,此為目前針對成人睡眠呼吸中止症的標準治療方式。 口咽整形手術: 包含懸壅腄整形手術、扁桃腺摘除手術…等,對打鼾有明顯的改善效果。某些特定的睡眠呼吸中止患者可以減輕發稱程度;少部分患者可以透過此治療方式治癒,但可能復發的機率偏高。 口腔牙套矯正器: 可以減少打鼾及減輕睡眠呼吸中止症,而少部分的亂者可以消除睡眠呼吸中止症。 顏面整形手術或氣切管手術: 主要推薦使用於顱顏缺陷患者,但若是非顱顏缺陷患者,則是最後順位選擇的治療方式。 小兒呼吸中止症 近年來,由於小兒 OSA 的治療方向,除了手術切除扁桃縣腺樣體外,逐漸以牙科改變頷骨結構來做根本治療,這也是牙科近年來開始重視OSA治療的關鍵。小兒OSA主要的治療方式有兩個方向,一是將上頷骨擴張,其次則是協助下頷骨前移來改善二類咬合不正;但青春期後不容易透過傳統裝置擴張牙床,因為會影響下頷骨前移的效率,因此目前成人牙科真療,多以睡眠期間協助下頷骨暫時性前移(Mandible Advanced Device,MAD)的口內止鼾裝置(Oral Appliance)為主。 相關參考文章:【醫學證實】孩童睡眠呼吸中止造成神經認知退化與行為問題 #睡眠呼吸中止症 #OSA #口呼吸 #阻塞型睡眠呼吸中止 #打鼾 ❗❗我可能有OSA問題,立即預約免費呼吸檢測! - 想了解更多相關內容 OSA電子書下載 - 文章引用: 睡眠呼吸中止症是什麼? 新北市牙醫 第二九一期 美國睡眠醫學會 American Academy of Sleep Medicine 研究 - 相關影片 Dr. Eric Ma 馬永昌醫師 頻道
孩子注意力不集中是過動症?脾氣差、打呼?-丰采美學牙醫診所
Hi 我是 DR. EMMA 蔡宜均醫師,今天要跟大家討論的是,我在臨床上常碰到的一群被父母親甚至醫師們所「忽視」的孩子:口呼吸孩童。 這些孩子清一色有著注意力不集中、過動、學校成績表現不佳、黑眼圈、生長發育曲線遲緩、被同學排擠等問題。家裡的小孩也是這樣嗎?如果是,這篇關於睡眠呼吸的重要觀念可能改變孩子的一生。 注意力缺乏?過動症?還是睡眠呼吸中止? 先問大家一個常識性問題:孩子腦部發育最重要的營養素是什麼?是 DHA 魚油?葉酸?還是維他命 A ?都不是,答案是『氧氣』。再問大家一個常識性的問題:孩子生長發育中最重要的因素是什麼?是充足的營養?嗯沒錯,還有另一個一樣重要的是『良好充足的睡眠』。 我在臨床齒顎矯正工作上,常常碰到這類被貼上標籤稱為「有問題」的可憐孩子,他們的年紀從 6 歲到青春期都有。每次當我問他們“你是不是晚上睡覺時常常鼻塞都用嘴巴呼吸啊?” 父母親幾乎都會搶著回答:“沒有啊!”,接下來孩子就會靜靜地回答 “對啊,你怎麼知道?😎” 這時父母親臉上就會開始出現驚愕不已的表情😱,然後開始變得有些愧疚,似乎對於自己沒有察覺到寶貝的困境而在自責。 圖:口呼吸孩童的常見睡姿(為了將呼吸道打開,孩童在睡覺時嘴巴開開或頭頸部有延伸抬頭) 根據《精神障礙診斷和統計手冊》第四版(DSM-IV)的標準,被診斷為『ADHD』,中文為注意力不足/過動症,此過動兒有很高的比例也同時患有阻塞性睡眠呼吸中止症(OSA)。這些被診斷為過動症的孩童(沒人知道有多少比例可能是呼吸中止症被誤診為 ADHD)可能會使用到精神科藥物派醋甲酯 methylphenidate (MPH) 來治療,然而這類藥物多伴隨有副作用:如失眠,神經質,食慾不振,頭痛,腹痛,心跳過速等治療爭議。 醫師們對於 ADHD 與 OSA 這兩個看似不相關的不同疾病之間孰為因果,以及彼此的關聯性目前仍沒有定論,但是近來愈來愈多的醫學研究發現:早期辨認與解決孩子的打呼與睡眠呼吸中止症,可有效減少長期對過動症藥物 MPH 的依賴。此外,藉由呼吸道與顎面的早期矯治,也可以達到孩童的臉型、智力、自信與學習表現的改善。這樣的改變每天在我們診療的孩童患者身上都可以看到。 參考文獻:Yu-Shu Huang, Christian Guilleminault, Hsueh-Yu Li, Chien-Ming Yang, Yu-Yu Wu, Ning-Hung Chen, Attention-deficit/hyperactivity disorder with obstructive sleep apnea: A treatment outcome study, Sleep Medicine, Volume 8, Issue 1, 2007, Pages 18-30 圖:自1970年起,就有出現有關注意力不足過動症疾病本身、其診斷及治療方式的爭議 口呼吸的危害 孩童口呼吸肇因於上呼吸道阻塞(在幼童很常見由腺樣體肥大所導致),長期口呼吸的孩童會出現以下的顎面與上呼吸道畸形發展,也稱作阿呆臉(日語)。 腺樣體臉症候群 (Adenoid Syndrome) 馬臉 眼睛上吊 黑眼圈 嘴巴開開 嘴唇乾裂 鼻孔狹小 蘋果肌萎縮 上顎骨狹窄而高 上顎牙弓狹窄 齒列不整 打呼 容易有上呼吸道問題:鼻竇炎、中耳炎、容易感冒 口臭與高蛀牙率:口呼吸造成口水減少、細菌增生 牙齦腫脹流血 圖:生長發育中的孩童因為口呼吸所導致的腺樣體臉 為什麼會口呼吸? 口呼吸與鼻道或上呼吸道阻塞有關,當呼吸道阻塞的時候,我們會被迫改成用嘴巴呼吸。然而也有很多人即使在鼻通道阻塞的問題解決之後,仍然繼續習慣性地使用嘴巴呼吸。 上呼吸道阻塞的原因有很多,如以下4點: 鼻子過敏/感冒/鼻竇炎:台灣因為環境濕熱,非常適合塵蟎的生長,據統計約 1/3 的台灣孩童有鼻子過敏問題。 扁桃體/腺樣體肥大 鼻子形態:鼻中隔彎曲、鼻甲增大。 鼻息肉/腫瘤(少見) 口呼吸孩童自我評量表 你家的寶貝也是口呼吸嗎?以下評量表提供給父母親作為孩童,是否為口呼吸及睡眠呼吸中止症的高危險群評估: 生長發育較同齡的小朋友遲緩 學校被同學排擠(沒有朋友都是自己一個人玩) 情緒暴躁、易怒 夜間哭鬧的現象變多 睡覺會打呼或呼吸聲很重 尿床 扁桃體肥大 黑眼圈很重(這個年齡不應該有的) 常發現乾燥、龜裂的嘴唇 在學校注意力很難集中(成績下降)(也常被診斷為注意力缺乏症/過動症) 白天愛打瞌睡 跟他說話沒有反應 口呼吸與睡眠呼吸中止症 用鼻子呼吸的好處有哪些? 我們常常忽略用鼻子呼吸的重要性。鼻子(包括了鼻腔和鼻竇腔)是一個重要的器官,它的功能對於吸入的空氣品質,以及上呼吸道調節有著無法取代的作用:過濾、加熱、加濕以及維持上呼吸道肌肉張力,與肺部功能運作正常。此外,在鼻呼吸的過程當中,鼻腔(鼻竇)可釋放出一氧化氮。 一氧化氮幫助我們的肺部剛好地吸收氧氣,並將氧氣輸送至身體的各個部位,如:心臟等;一氧化氮也能放鬆血管平滑肌,幫助血管的擴張。同時也是很好的抗真菌、抗病毒、抗寄生蟲劑,能幫助我們的免疫系統更好地應對感染。 總之,用鼻子呼吸才能維持人體的健康與正常運作: 鼻子是我們人體很好的過濾系統,能阻擋空氣中的小顆粒。 鼻子能將我們吸入的氧氣加以濕潤,能避免支氣管和肺部出現乾燥的現象。 鼻子能將我們吸入的冷空氣變暖,使空氣進入肺部前不至於出現過冷的現象。 鼻子對氣流有一定的限制作用,使肺部張力保持在一個較穩定的水平。 因此,如果鼻子塞住而改由口呼吸時,這些功能都沒有了,而且口呼吸會直接導致低換氣與缺氧。低血氧濃度又進而導致自律神經系統紊亂。基本上,大腦在睡眠時偵測到血氧濃度下降時,會很緊張並趕緊啟動全身的戰鬥機制--交感神經系統。 這時血壓跟心跳都會快速上升而大腦也會不斷嘗試把你叫醒(比如打呼)這些的結果造成糟糕的睡眠品質,而長期低劣的睡眠品質與自律神經混亂會導致肥胖、糖尿病、情緒低落與免疫失調。(延伸閱讀:千萬別忽視睡覺打呼的警訊!打呼其實是3高危險因子之首!?) 如果發育中的孩童長期處於口呼吸,那麼更嚴重的問題就會開始出現:上下顎骨、齒列及上呼吸道開始畸形發展,並對於孩子的終身健康以及臉型美觀造成永久性的深遠影響。 參考文獻:Gottlieb DJ, Punjabi NM. Diagnosis and Management of Obstructive Sleep Apnea: A Review. JAMA.2020;323(14):1389–1400. doi:10.1001/jama.2020.3514 睡眠呼吸中止症 睡眠呼吸中止症是打呼的嚴重版本,偶而打呼不一定是呼吸中止症,但呼吸中止症一定伴隨有打鼾的聲音。呼吸中止對於發育中孩童的危害比成人要來得影響更大,因為口呼吸會導致發育中孩童的下顎骨發育不足(小下巴),進而造成舌頭空間不足,最後導致上呼吸道被舌頭擠迫而容易變成阻塞型睡眠呼吸中止症。這個惡性循環一切起因便是於幼年時的鼻子過敏。 左圖:正常舌頭位置可讓呼吸道暢通。右圖:下顎發育不足(小下巴)導致舌頭沒有空間只能往後擠壓呼吸道形成阻塞型睡眠呼吸中止症 圖:呼吸道電腦斷層顯示這位OSA患者的呼吸道在舌根處極度狹窄,原因來自於下顎骨解剖構造(小下巴),該患者有長年鼻塞與口呼吸的狀況。 口呼吸如何進行早期干預及治療呢? 口呼吸常常需要針對病因進行治療: 如果是伴有過敏的症狀,常需要:鼻血管收縮藥、抗組胺藥、鼻類固醇噴劑。 如果有對相關物質過敏的話,應查明過敏原,並盡量避免接觸,如:花粉等。 如果是有睡眠呼吸中止症,輕中度的患者多可以靠數位止鼾器有效改善睡眠品質。 如果是小朋友伴有肥大的扁桃體/腺樣體,通常在手術切除後,口呼吸的症狀可以有明顯改善。 牙醫師在小朋友口呼吸的治療中扮演很重要的角色,通常會給生長發育期的小朋友佩戴一種功能矯正器(functional appliance),使上顎寬度增大,間接使鼻呼吸道增大,有效解決口呼吸的症狀。 在小朋友鼻子能夠通氣的情況下,需要有意識地練習閉上嘴唇,用鼻子呼吸;也可以使用唇貼,防止小朋友在夜間睡眠的時候將嘴張開呼吸。 口呼吸孩童經過早期干預以及治療後能看到哪些改變? 圖:孩童顎面與呼吸道發育是一個持續性的管理過程,在不同的年紀需要有不同的處置方式 對於孩童的顎面與呼吸道發育管理是一個持續性的過程: 學齡前兒童(2-6歲)早期鼻擴張:在上小學前家長便應該開始注意孩子是否有口呼吸的情況,特別是你的孩子是過敏兒。注意孩子睡覺時是否嘴巴開開或頭頸部有延伸抬頭的情況,這多半是由於鼻子過敏、扁桃腺或腺樣體肥大造成呼吸道阻塞後,孩子代償性地做出反應。 小學階段(6-12歲)上顎骨生長發育調控:這段時期是上顎發育的關鍵期,而鼻塞造成口呼吸常會導致上顎發育不足,通常可以使用上顎快速擴張裝置(Rapid Palatal Expansion)及上顎前拉裝置(Protraction Headgear)來解決。 青少年階段(12-15)下顎骨刺激生長:這段時期是下顎骨發育的關鍵期,有些口呼吸的孩子呈現小下巴問題時,可以使用下顎前置裝置來刺激下顎骨生長。 後青春期階段(15-18歲):這個階段大部分的顎骨已經接近生長完畢,但仍可以用迷你骨釘來將顎骨撐開。 成人(18歲以後):嚴重戽斗或骨性暴牙的人在這個階段可以開始進行正顎手術與手術輔助的齒顎矯正。 學齡前與小學階段的口呼吸孩童治療重點,在牙醫師與耳鼻喉專科醫師的協同治療下,這時小朋友口呼吸的症狀都能有明顯改善,並避免小朋友臉型繼續往惡化的方向發展。早期對口呼吸進行干預,能有效防止口呼吸帶來的危害以及對牙齒、臉型的影響。 上圖:左側為治療前上顎牙弓狹窄(呈現V字型),配戴隱適美牙套將上顎撐寬,同時排列牙齒,七個月後如上圖右,牙弓形狀已改善至U字型,牙齒排列整齊。 下圖:左側為治療前下顎後縮,利用隱適美下顎前導裝置引導下顎骨往前生長,讓上下牙齒咬在正確的相對位置(上顎虎牙咬在下顎虎牙和小臼齒中間)小下巴和暴牙問題同時改善。 在解決口呼吸的問題後,家長能明顯地發現小朋友比以前精力充沛,注意力集中。所以醫師建議:早發現,早治療,讓小朋友盡早脫離口呼吸的困擾,給未來一個健康自信的人生。 圖:青少年隱適美下顎前導裝置可以同時治療睡眠呼吸中止與齒顎矯正 延伸閱讀: 打鼾比你想的更危險!你是否罹患『睡眠呼吸中止症』? 成長型矯正如何幫助我的孩子找回健康與自信? 口呼吸對孩童一生健康與臉型發育的危害超乎想像!嚴重還會影響智力發育! "內文為專業醫師經驗談,因各人口腔狀況不同,成效因人而異,若有問題請跟從專業醫師評估指引" Last Updated: 2021-10-13 加入 DR.EMMA 蔡宜均醫師粉絲團,追蹤限時動態
解開舌繫帶:避免語言障礙與兒童睡眠呼吸中止的關鍵
大約3-16%的兒童有舌繫帶過短的現象,兒童的生長速度迅速,假如父太忙沒注意到孩子舌繫帶有這樣的情形,將容易影響到孩子一生的發育與健康,並造成許多難以逆轉的後果。 什麼是舌繫帶(Tongue Tie)? 「舌繫帶」是位於舌頭下方的膜狀組織,它連繫著口腔底部和舌頭,當我們舌頭向上捲起時,就會看到白色的片狀連結組織。當舌繫帶過短時,舌頭的動作就會受到限制。舌頭是頭顱與口腔最強壯的肌肉;當舌頭動作受限,除了直接影響語言能力外、吞嚥能力、上顎暨鼻呼吸道發育、下巴發育暨上呼吸道發育通通會受到嚴重影響,當然幾乎也都會造成咬合不正與牙齒凌亂。在台灣,孩童呼吸道的問題極少被注意,研究發現有高達42%的兒童,因舌繫帶過短而產生睡眠呼吸中止相關症狀。孩童對於氧氣的需求相當敏感,許多孩童發育的研究都顯示,呼吸中止所帶來的腦部缺氧會對孩童造成永久性的傷害,包括智力的下降。 舌繫帶過短會造成什麼問題? 1. 嬰幼兒哺乳困難 若是家中小朋友有這些表現,家長都可以在日常生活中發現的異狀。除此之外,舌繫帶過短也會影響到嬰幼兒吸吮、咀嚼、吞嚥與說話功能,在嬰兒身上最常見的即是哺乳困難,造成媽媽乳頭疼痛。 2. 臉型、齒顎與呼吸道三重畸形發育 若從小因「舌繫帶過短」影響了舌頭在嘴中的擺放位置,則可能會進一步影響臉型、齒顎與呼吸道的正常發育。舌繫帶過短會導致舌頭被往下限制在口腔底部,發育中的上顎與鼻呼吸道因缺乏舌頭的支撐而雙雙發育不良--牙弓變得高窄而鼻呼道也變狹小,這造就了呼吸道阻力增加,並使得兒童睡眠呼吸中止症的罹患機率大增。由於使用鼻呼吸的阻力增加,孩子被迫張口呼吸,於是開始了「口呼吸」的一連串惡性循環,最後導致下巴也發育不良(小下巴)與彎腰駝背。有這樣呼吸道問題的孩童,通常會看起來兩眼無神、注意力不集中、晚上睡覺會打呼,且因為臉型不理想而缺乏自信。 3. 嘴唇閉合不全、臉部肌肉與吞嚥肌肉異常 前面說過,上顎骨與鼻呼吸道發育不良的情況下,孩童便會傾向用嘴巴呼吸,這開啟了一系列嚴重的惡性循環,並導致顱顏與顎骨發育問題。口呼吸還會導致口腔顎面的肌肉在使用不正常的方式動作,如「反吞嚥(reverse swallowing)」,這又反過來惡化本來就不良成長中的齒列和呼吸道的問題。並開始變成「兒童睡眠呼吸中止症」。 兒童睡眠呼吸中止症的常見症狀 「睡眠呼吸中止症」不只發生在成人或肥胖的人。事實上,許多成年人的呼吸中止症是兒童時代的延伸。通常在孩童時呼吸中止症愈嚴重,成年後也就愈嚴重(由於老化與不良生活習慣的累積)。因此,能在孩童時代就及早預防是關鍵。睡眠呼吸中止對發育中孩童的傷害是非常嚴重的,因為發育中的孩童對於氧氣的需求非常敏感。即使是最輕微的呼吸中止,也會對孩童產生深遠的影響。數據顯示兩歲到八歲之間的孩童就大約有3-10%有罹患睡眠呼吸中止症,當年紀愈長後,比例與嚴重程度就愈高。 你的孩子有睡眠呼吸中止症嗎?你可以快速地做個檢視: ☑️ 打呼 ☑️ 夜間盜汗 ☑️ 睡覺時呼吸停止 ☑️ 常做惡夢 ☑️ 容易嗆到、咳嗽或噎到 ☑️ 白天過動 ☑️ 口呼吸(孩子打電動時嘴巴開開) ☑️ 脾氣暴躁 ☑️ 尿床 ☑️ 學習成績不佳 怎樣判斷孩子的呼吸有沒有問題呢? 正常呼吸應該經由鼻子,而且是沒有聲音的。因此,只要兒童在睡覺呼吸時有發出聲音,或是爸媽發現小孩睡覺時會打呼或嘴巴開開的,例如打電動時,這都是極需要注意之警訊。若從小睡眠品質不佳,大腦沒有獲得適當的休息復原,之後可能會有影響神經發育的可能表現,例如:過動、注意力不足和學習障礙等。所以,當發現家中孩子在睡覺時有以上現象,可以先觀察舌頭,看看舌繫帶是否有過短或是鼻子過敏導致鼻塞的情形。 如何判斷有舌繫帶過短(Ankyloglossia)? 如果您懷疑孩子有舌繫帶過短的問題,您可以叫孩子做以下的小測驗來判斷: 1. 舌頭左右側方向的移動受阻 < 左:受限影片 / 右:無受限影片 > 2. 舌尖無法碰到上顎或上牙齦 < 左:無法碰到的影片 / 右:可輕易碰到的影片 > 3. 舌頭向前伸長時,舌尖因受舌繫帶的拉扯而呈現心型或W型 如果孩子仍為嬰幼兒,您也可以從對以下的觀察來檢查: 嬰兒哺乳時困難或無法哺乳 嬰兒吞嚥困難或出現吐奶現象 嬰兒發音不清或無法發出某些聲音 舌頭運動不靈活或受限制 口腔清潔困難,易出現口臭或牙齦疾病 舌繫帶功能檢查 除了上面提到的簡單檢查步驟之外,我們也可以透過以下的舌繫帶功能性檢查做更進一步的評估。首先,可以請孩子把嘴張到最開,測量上下門牙之間的張口距離;再來,請孩子把舌尖頂著上顎門牙內側後,再請孩子把嘴巴張到最大,舌頭不能離開接觸門牙內側,這時測量再量測一次上下門牙之間的張口距離。若後者的距離小於前者的一半,就可以確認孩子應該真的有舌繫帶過短問題。 < 左圖:張口最大:範例5cm / 右圖:舌吸上顎後的張口度:範例2cm > 因此可以懷疑舌繫帶功能有受到限制。 兒童的舌繫帶過短該怎麼辦? 1. 舌繫帶切除手術 家長可以請教牙醫師或兒童耳鼻喉科做進一步評估,若確定影響到生活,則需交由小兒外科或耳鼻喉科進行舌繫帶手術。舌繫帶手術沒有年齡限制,復原速度快,通常傷口癒合僅需要一至兩周。醫師會避開舌頭肌肉,仔細剪除過肥厚的於纖維,適情況而定施予麻醉或者縫合,最重要的是術後讓舌頭能恢復正常功能。 2. 術後口腔肌功能訓練不可少 舌繫帶切完就好了嗎?研究顯示手術的長期成功率僅有3成,最大的原因就是因為舌繫帶手術後沒有配套的復健措施。舌繫帶手術後的「口腔肌功能訓練」做為復健,已被認為是不可或缺的一環。它是一項涵括呼吸、舌頭、吞嚥和唇頰的訓練,一方面建立正確的鼻呼吸習慣,另一方面,也讓舌頭以及嘴唇適應應該擺放的位置,才能建立健康的吞嚥運動。不僅能訓練兒童良好的習慣,有研究顯示,當口腔周圍的肌肉受過訓練後變得相對彈性有力,也能大大地改善睡眠呼吸中止症的症狀。 舌繫帶過短可能只是兒童睡眠呼吸中止症的其中一個因素,能及早發現並給予適當的治療很重要。 因此,如果你發現自己的孩子有上述症狀或有任何疑慮,儘早找專業醫師檢查及評估,才能儘早從根本原因來改善睡覺時呼吸的問題,讓家中的寶貝獲得安穩又健康的睡眠,好好長大。
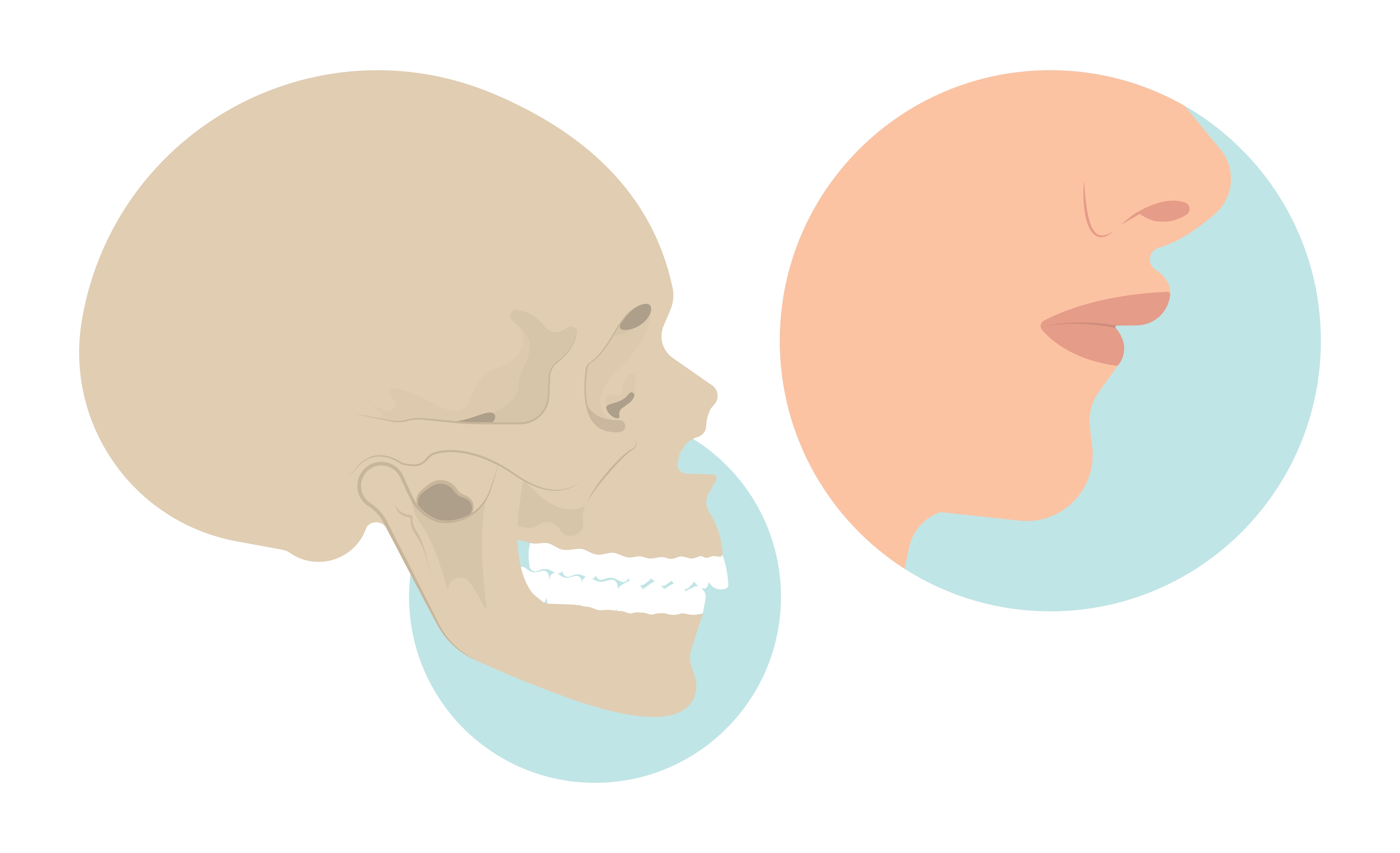
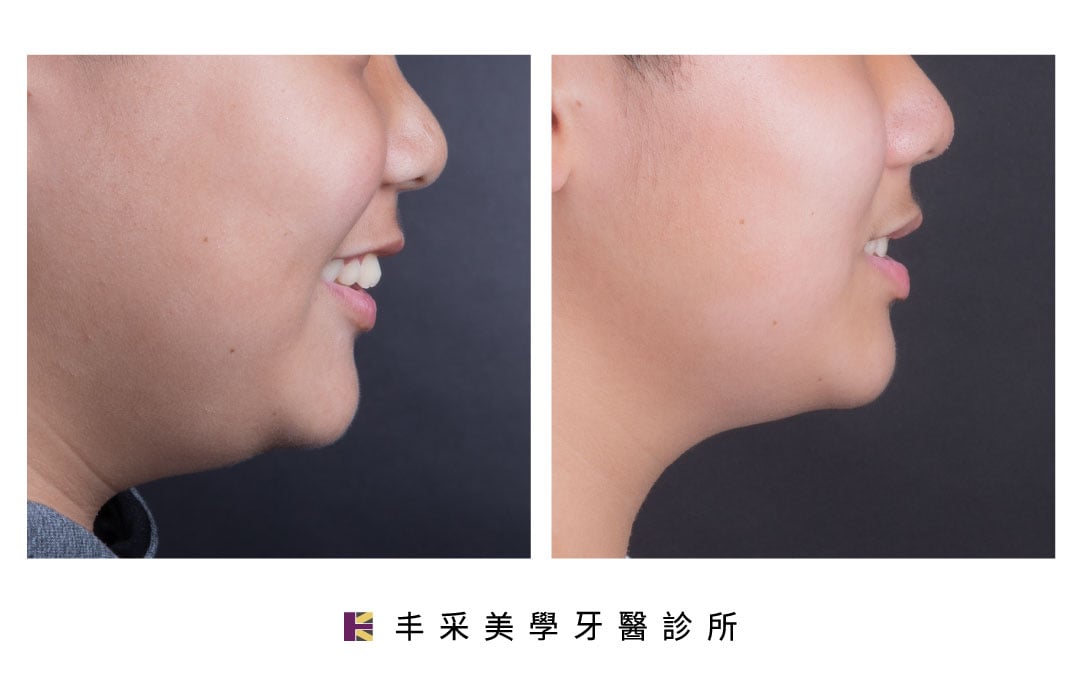
爸媽注意!換牙年紀是矯正小下巴最佳黃金時機!
✋Hi,我是 DR. EMMA 蔡宜均醫師!身為爸爸媽媽們一定都注意到了:6 歲以後的寶貝脫離了幼兒階段,肉嘟嘟的小臉開始發展更立體的面部線條。其中,下巴與中臉部骨頭的生長幅度,都會直接導致日後恆牙生長的位置適當與否。 隨著人類飲食的逐漸工業化與精緻化,食物不再需要太多咀嚼,造成越來越多兒童的咀嚼肌因缺乏鍛鍊而弱化,直接導致齒顎與臉型在發育時缺乏生長所需要的刺激,使得中臉與下巴畸形發展,並造成各種的咬合不正與齒列擁擠凌亂。其他的間接因素,如空氣污染、鼻子過敏造成口呼吸;不良口腔習慣如吸吮拇指等,又再在加劇了齒顎與臉型發育上的問題。😱 好消息是,在對的時間做對的事就可以解決以上的各種問題!😍孩子的臉型與齒顎發育分成許多的階段,利用階段性的『成長型矯正』策略,在適當的時機介入,提供口腔肌群刺激與誘導便可以開啟孩子自身強大的生長潛能。🙌 標題 什麼時候是換牙的年紀? 什麼是小下巴?? 你的寶貝是否有小下巴? 開啟孩子強大生長潛力的矯正治療法:成長型矯正 隱適美x下顎前導裝置 實際案例 什麼是上顎快速擴張? 結論 什麼時候是換牙的年紀? 正常情況下,寶貝在幼年時期一共有 20 顆乳牙,繼乳牙掉完之後會再長出 32 顆恆牙(包含智齒)。所謂的換牙期,時間點落在 6 到 12 歲之間,此時寶貝的口腔中會同時存有乳牙與恆牙,並彼此相互影響,所以換牙期對於口腔與顎部骨頭的發展可謂關重要! 乳牙萌發順序(兒童健康手冊/國民健康署提供) 上顎 牙齒名稱 乳齒 恆齒 中門齒 7.5個月 7~8歲 側門齒 8個月 8~9歲 犬齒 16~20個月 11~12歲 小臼齒 10~11歲 第二小臼齒 10~12歲 大臼齒 12~16個月 6~7歲 第二大臼齒 20~30個月 12~13歲 智齒 17~21歲 下顎 牙齒名稱 乳齒 恆齒 中門齒 6.5個月 6~7歲 側門齒 7個月 7~8歲 犬齒 16~20個月 9~10歲 小臼齒 10~12歲 第二小臼齒 11~12歲 大臼齒 12~16個月 6~7歲 第二大臼齒 20~30個月 11~13歲 智齒 17~21歲 6 ~ 9 歲為混合齒列時期,此時約有 70% - 80% 孩童的牙齒,已可觀察出是否需要矯正介入。而 9 ~ 12 歲則是恆牙齒列時期,此時顎骨骨骼達到生長速率高峰,能夠最有效的利用「成長型矯正裝置」引導骨骼的生長。 什麼是小下巴?? 在醫學上,小下巴又稱為下巴後縮(retrognathia),正常發展的下巴會形成明顯且流暢的下頷線,但是小下巴卻顯得短而侷促,導致界線不清的下頷線彷彿和脖子連在一起。 下顎發育不足的小下巴患者,常會合併出現暴牙、嘴巴閉不起來、發音障礙、牙齒咬到嘴唇…等情況。小下巴若不處理,等到孩子成年後通常會造成終身的長期問題,包括嚴重的咬合不正(常見為深咬)與呼吸道狹窄,並導致顳顎關節、睡眠呼吸中止症…等問題。 你的寶貝是否有小下巴? 小下巴自我評量表 正面觀: 以髮際線、眉心、鼻頭和下巴為界,將臉部水平分為三部分,下巴部分比例偏小或正常。門牙看起來像暴牙。 側面觀: 參考下圖『下巴與咬合的分類』看看孩子最像哪一型? 常常嘴巴開開。 晚上睡覺打呼。 長期鼻子過敏,習慣使用嘴巴呼吸。 開啟孩子強大生長潛力的矯正治療法:成長型矯正 孩子最佳先接受成長型矯正,將牙齒的基底,牙弓調正至理想的大小,不僅把空間撐出來才有機會讓牙齒長得整齊,同時也將舌頭調整至正確的位置,讓臉型可以有較大的改善。 到了發育期,由於前一階段已將牙齒的位置都空出來,接下來只需要微調牙齒的角度,因為牙齒生長出來的方向是無法控制的,所以這階段的矯正會明顯地影響牙齒外觀及微笑曲線。 在青少年發育高峰期(adolescent growth spurt)的時候搭配成長型矯正,訓練舌部運動、呼吸方式…等習慣上的養成,調整肌肉的使用,可引導下顎骨的生長。 預約到場 了解更多
