全身性慢性發炎反應和口腔呼吸道的發炎密切相關
許多研究都已證實,牙周病可能加劇糖尿病,而糖尿病反過來也會造成牙周病惡化。而未妥善控制的糖尿病會加劇了OSA的嚴重度,而OSA引發的長期慢性發炎又可能使血糖水平上升,進一步加重糖尿病症狀。
牙周病、糖尿病和睡眠呼吸中止症(OSA)都是全身性慢性發炎,彼此密切的交互影響使得只治療其中一個問題而忽視其他的,必然使得治療的長期預後存在不確定性。因此,在丰采美學牙醫診所,我們對牙周病的治療必定都必定還會包括對睡眠呼吸中止症和糖尿病的評估。
小林是一位中年男性,因為牙齦出血和牙齒鬆動前來求診。這些症狀,表面上看似典型的牙周病。然而,在我們的交談中,我發現小林不僅患有牙周病,還有長期未控制的糖尿病,以及他幾乎未察覺的睡眠呼吸中止症。
牙周病不僅是局部的口腔問題,它的存在加重了小林的糖尿病症狀,進而影響了他的整體健康。而睡眠呼吸中止症則加劇了這一循環,使得小林的身體難以有效恢復和調節血糖。
在治療小林的牙周病時,我們同時關注他的血糖和睡眠質量。隨著牙周病症狀的改善,小林的血糖水平也變得更加穩定。更重要的是,當他開始接受睡眠呼吸中止症的治療後,他的整體健康狀況有了明顯的提升。
牙周健康與全身性慢性發炎的密切連結
牙周病不僅是牙周和齒槽骨附近相關組織的慢性發炎,影響著口腔乃至全身健康。隨著牙周病的病情加重,牙槽骨受損導致牙齒穩定性下降,嚴重時可能導致牙齒脫落。更值得注意的是,牙周病的影響遠超過口腔,當牙周問題嚴重到牙齒脫落時,這通常與患者的整體健康狀況有關,而不單單是因為口腔衛生不佳。
牙周病與糖尿病的雙向關係
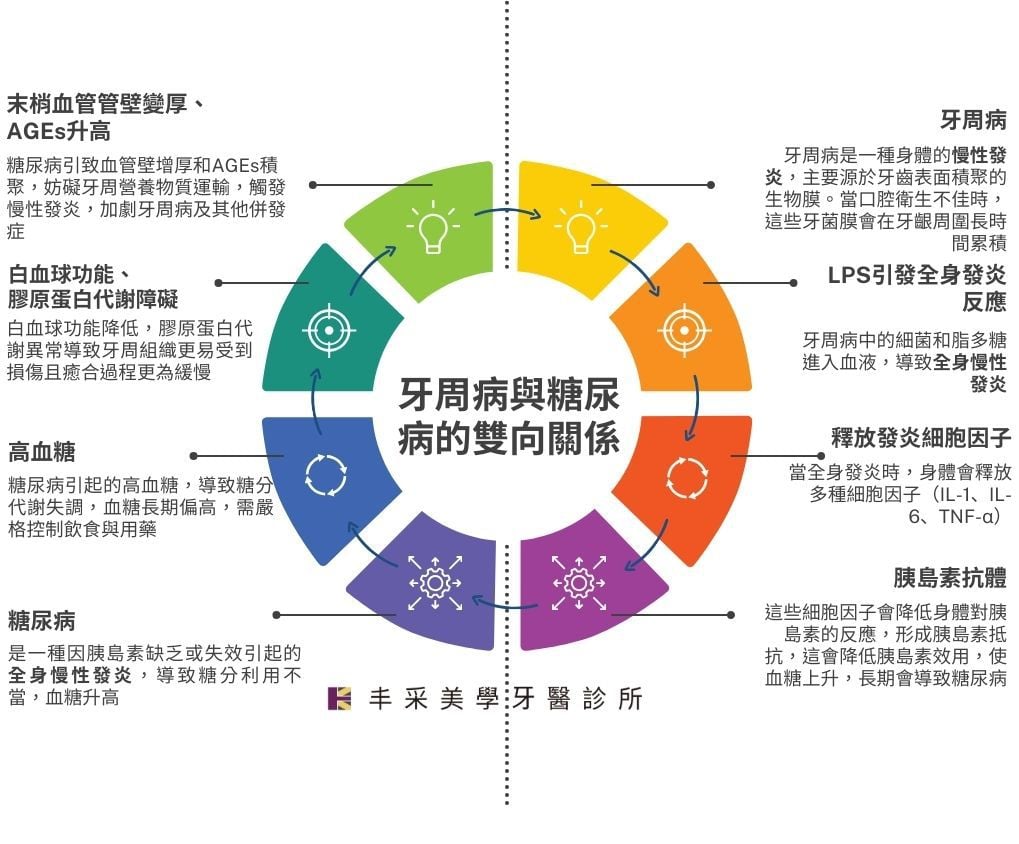
牙周病不僅影響口腔,竟然還會使血糖難以控制!
牙周病中的細菌或其產生的物質,如脂多糖(LPS),進入血液後會引發全身性發炎反應。這種發炎會釋放出多種細胞因子,包括IL-1、IL-6和TNF-α。這些因子會降低身體對胰島素的反應,形成胰島素抵抗。
胰島素抵抗(Insulin resistance)會減少身體對胰島素的敏感性,使胰島素無法有效地將血液中的糖分運送進入細胞,導致血糖濃度增加。長期的高血糖是糖尿病的主要症狀之一,因此牙周病對於糖尿病的控制與預防至關重要。
意想不到的關聯:糖尿病如何反過來加重牙周病!
糖尿病患者除了高血糖之外,還常見以下四種特徵:
- 白血球功能降低:白血球是身體的重要防衛系統,主要負責對抗細菌和病毒,對於保持牙周組織的健康至關重要。在糖尿病患者中,常見白血球功能降低,這會影響牙周的抵抗能力,使牙周更難以抵抗牙周病的感染。
- 膠原蛋白代謝異常:膠原蛋白是牙槽骨和牙周組織的主要成分,會影響傷口的愈合。由於糖尿病患者持續的高血糖濃度,膠原蛋白的合成受到抑制。這導致他們的牙周組織更易受到損傷,且愈合過程更為緩慢。當這些患者發展成牙周病時,病情的進展往往比非糖尿病患者更迅速且更加嚴重。
- 末梢血管壁變厚:這導致血管內外物質代謝異常,這也是為什麼心血管疾病是糖尿病的主要併發症的原因之一。血管壁的增厚會妨礙到牙周組織所需的營養和防禦物質,如白血球和抗體,到達感染區,從而增加發炎反應,加重牙周病的症狀。
- AGEs(最終糖化蛋白)升高:AGEs 是高血糖狀態下形成的物質,他們的增加會引起一系列的慢性發炎,這些發炎反應與糖尿病的多種併發症密切相關,包括心血管病變、腎臟病變、白內障和末梢神經病變。當糖尿病患者同時患有牙周病時,這些由AGEs引發的發炎反應可能會進一步加劇牙周組織的損傷。
以上這些糖尿病的特徵都會加劇身體的發炎反應,從而間接影響牙周病的症狀。
事實上,牙周病目前已被列為糖尿病的『第六大併發症』!
雖然乍看之下糖尿病和牙周病似乎沒有直接關聯,但它們實際上是互相影響甚至相互加重的。這兩種疾病之間存在許多共同的風險因素,如肥胖、吸煙、口腔衛生不良以及遺傳傾向。這些因素對兩種疾病的發展均有影響,例如,肥胖與胰島素抵抗相關,這不僅增加了患糖尿病的風險,同時也加重了牙周病的發炎反應。同樣,吸煙會損害身體的免疫反應並降低牙齦的血液循環,使得吸煙者更容易患上牙周病。
而牙周病不僅會引起局部的發炎反應,同時也會引發全身性的發炎反應。這種全身性發炎反應會導致血糖濃度升高。因此,即使在原本健康的人群中,牙周病也可能成為血糖水平升高的一個重要因素。
因此,不健康的牙周狀況可能會加重糖尿病的病情,而糖尿病的存在也可能增加罹患牙周病的風險,形成一種互相影響的『雙生病』關係。
糖尿病與睡眠呼吸中止症(OSA)的雙向關係
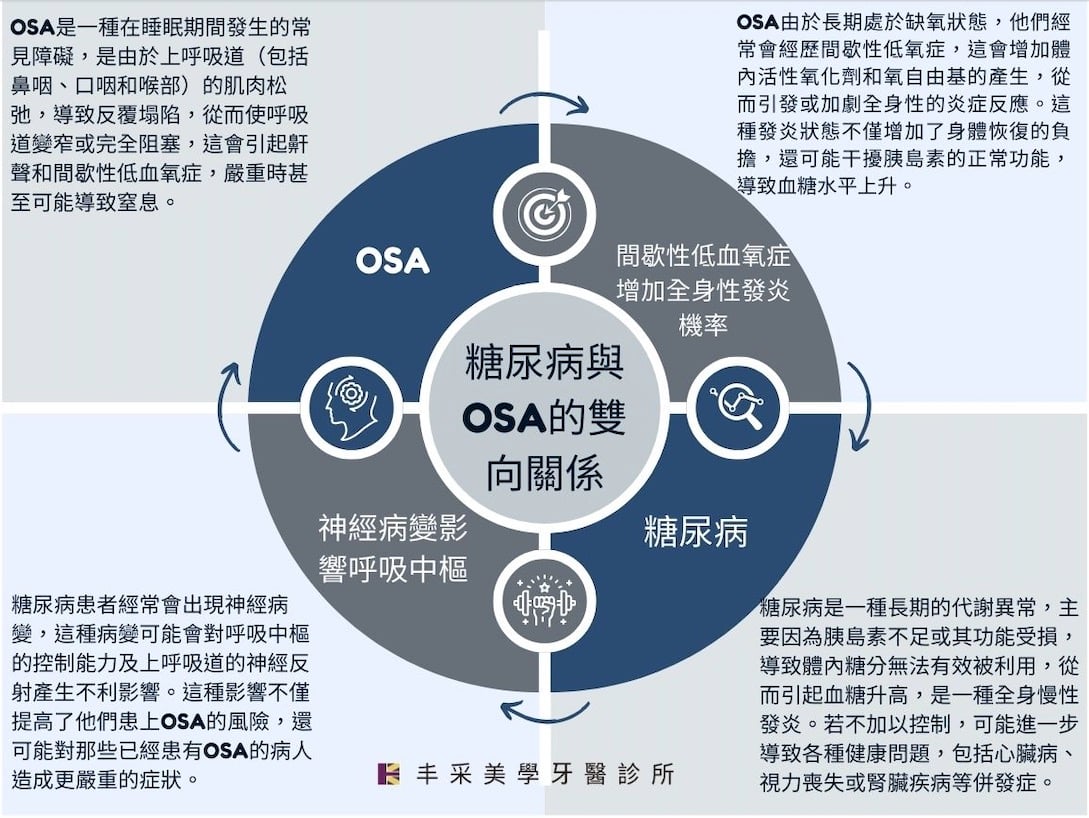
糖尿病不僅是血糖問題,還是睡眠呼吸中止症的潜在推手!
糖尿病患者常見的神經病變可能會影響呼吸中樞控制和上呼吸道的神經反射,這不僅增加了他們罹患 OSA 的風險,還可能加劇已有的OSA症狀。
此外,糖尿病患者常與肥胖相關聯,而肥胖是OSA的一個重要風險因素。持續的高血糖狀態,經常伴隨著肥胖,這進一步增加了患OSA的風險。過量的糖分攝入不僅導致一系列的健康問題,還會導致體重增加,可能誘發或加重睡眠呼吸中止症。
你的血糖升高原來是長期缺氧惹得禍!
OSA患者身體長期處於缺氧狀態導致間歇性低氧症,這會促使活性氧化劑和氧自由基的產生增加,進而增加全身性發炎的可能性。長期存在的發炎反應會加重身體的恢復負擔,干擾胰島素的正常功能,進而引起血糖濃度上升。
未能有效控制的糖尿病會增加患者罹患或加劇OSA的風險,而OSA患者長期的慢性發炎不僅會對身體造成壓力,還可能導致血糖水平上升,進而加劇糖尿病的病情。
口呼吸,不只導致OSA,竟還會加劇牙周病!
目前,牙周病與OSA之間的確切關聯尚未完全清楚,但它們之間發炎的路徑和機制的相似性表明,可能存在某種相互作用。
OSA是由上呼吸道阻塞引起的睡眠障礙,會打斷正常的睡眠週期,從而降低睡眠質量。患者在夜間睡眠時常出現呼吸不規則,如鼾聲或呼吸暫停,這會導致口腔內唾液流動減少,進而促進生物膜(biofilm)的形成,生物膜可以加速牙齦疾病和牙槽骨的破壞過程,增加牙周病的風險。
此外,OSA患者的間歇性低氧症會加全身性慢性發炎的可能性,從而增加牙周病的風險。這種全身性發炎可能是OSA和牙周病之間相關性的一個原因。
OSA和牙周病之間存在共同的風險因素,如肥胖,這些因素都與體內的慢性發炎反應有關,並可能在OSA和牙周病的形成及發展過程中扮演重要角色。因此,在治療牙周病和管理OSA時,我們需要重視這些共同的危險因素,以改善牙周健康和整體的睡眠質量及健康狀態。
牙周病、糖尿病和睡眠呼吸中止症的潛在惡性循環!
牙周病與糖尿病和睡眠呼吸中止症(OSA)之間存在著密切的關聯,不僅有共同的風險因素,還可能透過全身性的慢性發炎反應相互聯繫。
牙周病與糖尿病、糖尿病與OSA之間存在雙向的關係。然而,目前尚不清楚牙周病是否會直接影響OSA,但這兩種疾病之間都存在全身性慢性發炎反應,並且有共同的危險因素,他們之間全身性慢性發炎路徑和機制的相似性暗示著可能存在某種相互作用。了解這些關聯有助於我們更好地識別和治療這些疾病,並為患者帶來更好的健康結果。
引用文獻:
- Periodontal complications of hyperglycemia/diabetes mellitus: Epidemiologic complexity and clinical challenge
- Periodontitis and diabetes: a two-way relationship - PMC
- Is periodontitis associated with obstructive sleep apnea? A systematic review and meta-analysis - PMC
- Obstructive Sleep Apnea and Diabetes - PMC
- Relationship of obstructive sleep apnea with periodontal condition and its local and systemic risk factors | Clinical Oral Investigations

