部落格

牙齒不整竟與鼻子過敏息息相關!上顎快速擴弓可同時改善鼻塞與牙齒空間不足
✋Hi,我是 DR. EMMA 蔡宜均醫師!台灣位處亞熱帶,氣候潮濕、悶熱,且空氣汙染嚴重,帶來的是台灣人罹患過敏性鼻炎比例居全球之冠!根據健保資料庫統計,約有 50% - 75% 的學齡兒童有過敏性鼻炎。雖說過敏體質與遺傳有關,但是環境因素才是造成過敏人數日漸增多的最大元兇。常見的過敏性鼻炎症狀有:打噴嚏、流鼻水或鼻塞。 但家長不知道的是,長期鼻子過敏對正在發育中的孩子健康危害影響相當深遠,除會導致一連串齒顎生長與臉型發育的惡性循環,如小下巴(下顎發育不良)、缺乏蘋果肌(中臉凹陷)、牙弓狹窄、鼻道狹窄與鼻中隔彎曲、牙齒凌亂、暴牙、深咬、彎腰駝背等;這樣狀況還會導致上呼吸道窄小,成年後不僅容易打呼,還可能變成睡眠呼吸中止症,開啟許多老年時慢性病的風險。 內容標題 牙齒不整齊與鼻子過敏有什麼直接關聯呢? 口呼吸該如何解決呢? 實際案例 牙齒不整齊與鼻子過敏有什麼關聯呢? 鼻子過敏導致小朋友無法用鼻子好好地呼吸,便會被迫改用嘴巴呼吸,雖然鼻子過敏並不會直接的影響牙齒排列,但使用口呼吸時,舌頭的位置就不會維持頂著上顎的自然位置(下圖虛線);而為了打開口腔氣道,舌頭變得會往下往後(如下圖紅色箭頭),這導致正在發育中的上顎骨缺少了舌頭的支撐力量而變得發育不良,並引發一連串畸形發展: 牙弓變狹窄→牙齒空間不足變得擁擠凌亂→前牙突出變暴牙。 牙弓變狹窄→上顎弓上拱→鼻腔通道變窄→惡性循環開始。 由於白努利原理,空氣流過狹窄的鼻道時速度會加快、壓力變大,導致鼻黏膜容易腫脹,又使得鼻呼吸的流量變少。鼻子在呼吸不到足夠的空氣情況下,更加重了兒童不自覺地對口呼吸的依賴。 口呼吸該如何解決呢? 如果孩子年紀還小時已發現鼻子過敏,可以及早預防並且避免過敏原的刺激。下列提供一些平時需要注意的事項: 規律地清洗床單、被單、地墊,並且需要讓陽光曝曬。 避免家中使用太厚的地毯及窗簾,或是毛茸茸的玩具。 避免將陳舊的報紙、鞋子及衣服堆積在家中。 避免養狗、貓等容易掉毛的寵物,更不能讓寵物跑到床上。 避免在家裡抽菸或是噴香水…等會刺激鼻腔的動作。 時常使用除塵蟎吸塵器打掃家中環境,並定期更換濾心。 若是早期診斷出過敏性鼻炎,則需搭配藥物治療,例如:口服藥物,鼻噴劑,以及抗生素,和鼻沖洗液。 若是小朋友已經養成用嘴巴呼吸的習慣,則需盡早就診治療。 對於上顎牙弓窄小的患者,使用上顎快速擴張器,是非常有效的方式。雖然上顎擴張的過程會較為不舒服,但在年幼時介入治療,可以有效的將上顎骨均勻撐開,讓鼻腔通道加大,改善鼻塞及口呼吸(嘴巴呼吸)的症狀。 另外,目前隱適美的牙套結合了「牙弓擴張」的設計,以較為緩和的方式去讓牙弓慢慢撐開,雖然牙弓擴張的幅度有限,對於輕度牙弓窄小、怕痛的患者是非常理想的治療方案喔! 實際案例 就讀國三的王同學,從小有著鼻子過敏的困擾,常常嘴巴開開地呼吸,媽媽嘗試讓他改過來,但是因為長期習慣鼻子塞住的緣故,小朋友也無法正常運用鼻子呼吸。雖然先前已至耳鼻喉科就診,但因長期口呼吸的關係,臉型已造成改變:下巴變得短小,上唇前突,牙弓也變得狹長,牙齒看起來也看起來暴暴的。 這個Case是典型的「安格氏II級異常咬合1類」 (上顎前凸,牙齒往前暴)。對於這類型的病患,通常會使用上顎快速擴張裝置。但是隱適美隱形牙套目前也有上顎擴張的效果,尤其是對於學齡階段的小朋友效果更為顯著。 因此治療計畫採用隱適美的「擴弓設計」,以及下顎前導裝置。經過一年的努力,王同學的上顎擴張到理想的程度,下巴也漸漸地長出來,改善了口呼吸的習慣。牙齒及臉型也獲得了調整。小朋友本身也變得更有自信,歡喜迎接嶄新的高中生生涯。 因此,趕快把握矯正黃金期,讓孩子提早綻放開朗笑容!! 矯正前: 矯正後: 延伸閱讀: 何時是兒童牙齒矯正的最佳時機? 你知道口呼吸會影響孩子臉型發育與一生健康嗎? 孩子注意力不集中是過動症?脾氣差、打呼? MRC 口腔肌功能訓練是牙齒矯正嗎? 【醫學證實】孩童睡眠呼吸中止造成神經認知退化與行為問題 "內文為專業醫師經驗談,因各人口腔狀況不同,成效因人而異,若有問題請跟從專業醫師評估指引" Last Updated: 2022-03-28 加入 DR.EMMA 蔡宜均醫師粉絲團,追蹤限時動態
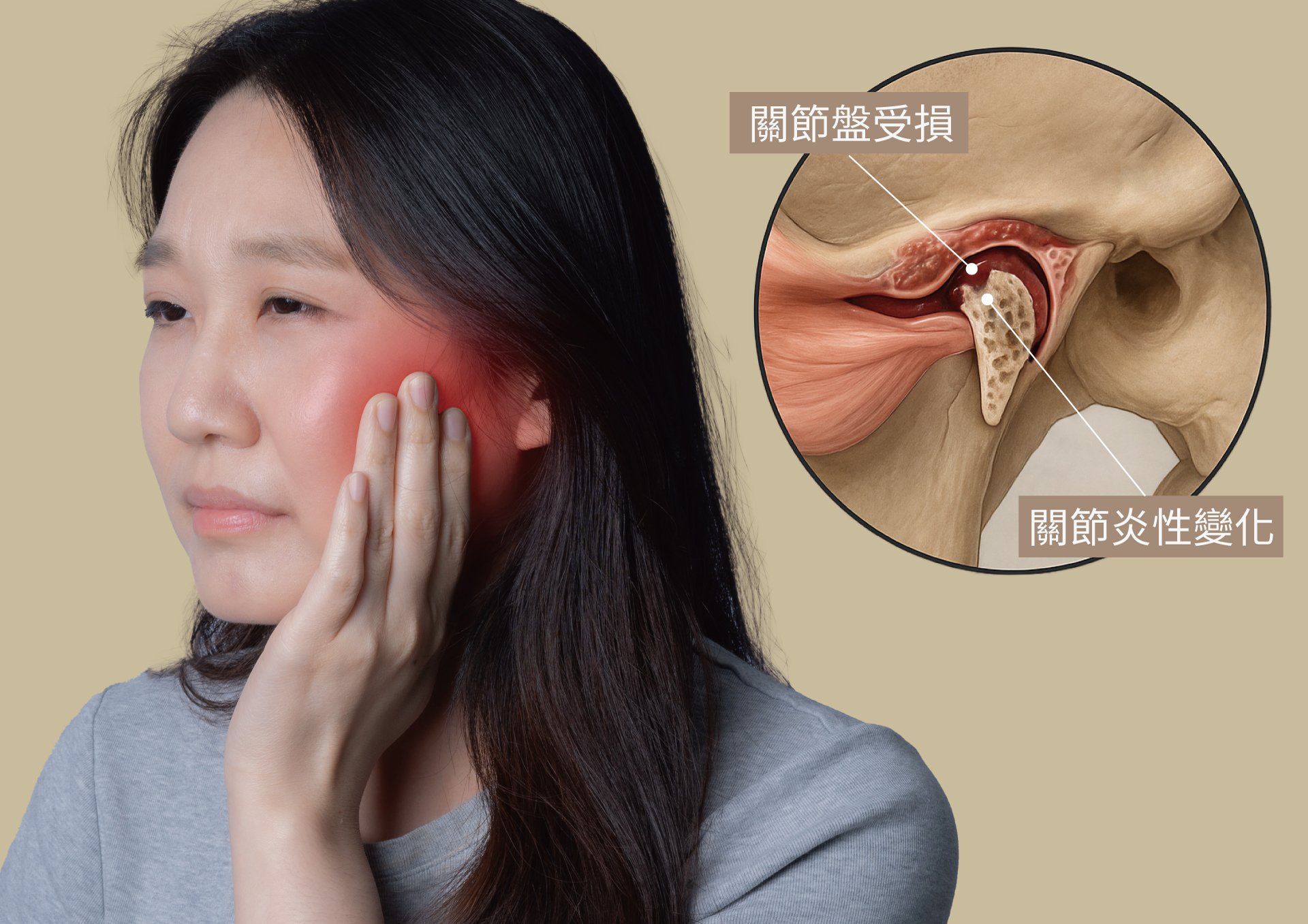
顳顎關節症候群 :從病因診斷到治療的全方位就醫指南
顳顎關節症候群常存在各種共病與功能代償 林小姐,32 歲,是位長時間面對電腦工作的專案經理。她來看診時的主要原因不只是常見的下顎卡住或臉頰腫痛,還有耳悶、太陽穴附近隱隱作痛、後頸緊到轉頭像卡了齒輪。物理治療師跟她說她有頸椎功能受限、頸伸肌耐力下降,以及關節活動度不足。牙科檢查後,我發現她其實是所謂的「顳顎關節症候群(Temporomandibular Disorder, TMD)」。 這樣的病人其實在牙科並不少見,但由於牙醫專科過度分化,加上缺乏在先進的診斷工具上的投資,因此這類病人多半被牙醫忽略。病人也多半難以意識到這跟口腔有關,而往往開啟漫長的逛醫院之路。當咀嚼系統出問題時,每個人表現出的症狀差異很大,從各種功能失常到頭頸部不同部位疼痛都有,這是因為當一個系統達到超過臨界負荷開始出問題時,多半會從系統中最為脆弱的環節表現出來:有些人是張嘴時關節喀喀聲或下巴脫臼,爆發點是顳顎關節;有些人則是臉頰痛、頭痛、耳朵痛或是肩頸痠痛,爆發點是口腔顏面肌肉;有的人則是表現出吞嚥困難、常覺得喉嚨有東西想要咳嗽或是睡覺磨牙,爆發點是上呼吸道。(稱之為「TMD-BDS 顳顎關節症候群合併睡眠呼吸障礙」,這也是很常見的一種共病。) 相較於健康的人,TMD 患者平均有更高的頸部功能障礙分數、頸伸肌耐力下降,以及頸椎活動受限。林小姐的徵狀爆發點來自頸椎肌肉骨骼功能障礙,這又常與顳顎關節/口顏面疼痛之間存在顯著的關聯。而背後的神經機制之一,便是三叉-頸複合體(Trigemino-Cervical Complex, TCC)。這個結構位於脊髓三叉神經核,是來自下顎(三叉神經 V)與上頸椎(C1–C3)的感覺訊號匯聚交會的「轉運站」,因此下顎與頸部的疼痛訊息可以互相影響、相互放大。當這些神經元長期受到刺激,會變得過度興奮而互相放大疼痛感的情況,稱之為「過敏化(sensitization)」,便會讓患者覺得「顳顎、太陽穴、後頸全都連成一片」,而且相當難受。 以上各種複雜狀況其實都是屬於「顳顎關節症候群(Temporomandibular Disorder, TMD)」。症候群的意思指的是影響系統正常功能運作的多種共病統稱。「咀嚼系統」包括顳顎關節(TMJ)、顱顏口腔顎面與頸部肌群、牙齒牙周韌帶,以及上呼吸道四個部分。當咀嚼系統中出問題時,這四個部分最脆弱的環節就會表現出功能性障礙或疼痛,也就是你所感受到的「症狀」。 就是因為TMD的症狀每個人的差異很大,因此你可能會先去看了神經內科、耳鼻喉科甚至復健科,兜了一大圈後才發現原來是TMD。大多數人並不見得會表現出上面所描述的功能性失常或疼痛的狀況,但不會痛不等於沒有問題,其實這只是你的系統在用各種方法在做「功能性代償」。有些人咀嚼系統已經長期處於崩潰邊緣,某天他可能只是去洗個牙或補個牙之後,嘴巴張得久了一點,回家後所有的問題就都爆發了。 顳顎關節症候群 (Temporomandibular Disorder, TMD) 是什麼? 顳顎關節症候群是是一大類影響顳顎關節(TMJ)、咀嚼肌以及相關結構的肌肉骨骼疾病,也就是屬於咀嚼系統功能性疾病。其臨床表現可能包括下顎疼痛、張口受限、關節彈響、咀嚼困難,甚至頭頸部肌肉緊繃與疼痛。根據美國國家牙科與顏面研究所(NIDCR)的資料顯示,顳顎關節症候群相當常見,在美國約影響 1,000 萬人,約成人的5–15%,其中女性略高於男性 (Lei et al., 2023; NIDCR, 2023)。其病因有很多因素,包括結構性與心理社會性因素 ,可能包含肌肉過度使用、心理壓力、外傷、關節鬆弛、咬合干擾與顎骨結構異常等(Bansal et al., 2016; Ohashi et al., 2021)。 顳顎關節症候群不等於顳顎關節炎 許多人聽到「顳顎關節(TMJ)」,都以為他的關節出了問題。事實上,「顳顎關節」僅是咀嚼系統中的一個部分,因此如果我們要了解『顳顎關節症候群(TMD)』,我們就必須要從「系統性」的角度來看待「咀嚼系統」出了什麼問題。因為只有這樣,你才不會陷入頭痛醫頭、腳痛醫腳的情況。 顳顎關節症候群(TMD)並不等於顳顎關節本身的關節炎(TMJ arthritis);事實上在臨床僅約10%的TMD患者合併關節本身的炎症或退化性病變,其餘多數患者主要表現為功能性或肌肉性障礙 (AAOP, 2014; Klasser & Murchison, 2023),然而,TMD若未及時診治,可能進展至關節盤移位、骨性退化或慢性關節炎,導致生活品質顯著下降與咬合功能破壞 (Bansal et al., 2016; Ohashi et al., 2021)。 當咀嚼系統中一個部分出問題時,身體會先採取「代償」方式嘗試維持系統繼續運作,例如常見的胸鎖乳突肌 (SCM)或斜方肌(Trapezius)酸痛。最後直到代償無法持續,系統才會開始出現症狀並表現功能障礙和疼痛,這也是為什麼大部分TMD患者平時沒有症狀的原因。 專有名詞釋義 顳顎關節症候群(TMD, Temporomandibular Joint Disorder) 涵蓋了所有導致顳顎關節及周圍咀嚼肌群疼痛或功能異常的疾病,泛指涉及顳顎關節(TMJ)、顱顏口腔顎面相關主要及次要肌群、牙齒牙周韌帶,以及咬合的系統性功能失序 (Ohashi et al., 2021),TMD 通常分為三大類: ・肌肉性障礙:如咀嚼肌筋膜疼痛(最常見)。 ・關節內部混亂:如關節盤位移、脫臼或受傷。 ・退化或發炎性關節疾病:這就包含了 TMJ 關節炎。 TMJ 關節炎 (TMJ Arthritis) 指顳顎關節內部的發炎性或退化性變化,它屬於 TMD 的一類。常見類型包括退化性關節炎(骨關節炎)或全身性疾病引起的類風濕性關節炎。 常見狀況有: 疼痛:頭痛、耳朵痛、臉頰痛、眼窩後方痛、肩頸酸痛、顎關節或咀嚼肌的疼痛 下顎運動受限或偏移:開口、閉口或側移困難 關節雜音:關節彈響、喀嚓音或磨擦音 TMD共病症狀:睡眠呼吸中止症(Obstructive Sleep Apnea)、睡眠磨牙(Sleep Bruxism)、牙齒敏感 (Hypersenitivity)、牙裂症候群(Crack tooth syndrome)、幽靈咬合症候群 (Phantom Bite Syndrome) (Balasubramaniam et al., 2014)。 顳顎關節炎(TMJ Arthritis) 是包含在顳顎關節症候群內的疾病,指顳顎關節(連接下顎與頭顱的關節)周圍的硬組織與軟組織發生慢性退化(chronic degeneration)的疾病,造成退化性關節炎或其他形式的關節炎,會造成張嘴痛、關節喀喀響、壓痛或下顎活動受限等症狀(Klasser & Murchison, 2023)。 顳顎關節炎是一個包含多種不同病因的疾病類別,主要臨床分型包括 : 退化性關節炎(Degenerative / Osteoarthritis) 慢性「磨損型」疾病,典型發生於中老年人,與年紀、長期使用或磨損有關。關節內的軟骨因長期或不當使用逐漸磨損,導致骨頭互相摩擦,引起下顎僵硬、疼痛與活動受限等(Klasser & Murchison, 2023)。 炎性關節炎(Inflammatory / Autoimmune) 由全身性自體免疫疾病引起的關節炎,例如類風濕性關節炎,會造成慢性滑膜炎侵蝕髁突骨面,通常呈雙側,並伴隨晨僵與腫痛,也可能影響下顎生長並造成顏面變形 (Okeson, 2022)。 創傷性關節炎(Traumatic Arthritis) 由外傷或醫源性微損傷,例如長時間張口拔牙或插管所引起 。症狀包括:下顎疼痛、壓痛、活動受限,通常在外傷後出現(Klasser & Murchison, 2023)。 感染性關節炎(Infectious / Septic Arthritis) 多由鄰近感染(耳炎、牙源性感染)或血液傳散引起 。臨床表現包括:劇痛、局部紅熱腫、張口困難、發燒 。需及早行關節穿刺或引流搭配抗生素治療,以免造成永久關節損傷 (Okeson, 2022)。 導致顳顎關節症候群相關危險因子 結構性因子 A. 咬合干擾 大部分的TMD疼痛與功能性障礙多來自「口腔肌群代償耗盡」,顱顏與口腔肌群之所以需要不斷地代償,是因為咀嚼系統在運作的過程中出現太多「咬合干擾(Occlusal interference)」的情況 (Ohashi et al., 2021 ; Okeson, 2020)。咬合干擾(Occlusal interferences)是指妨礙下顎順暢運動的牙齒接觸點。例如,當牙齒咬動或滑動時,若有某一顆牙過早或施力過強地接觸,就會形成一種阻礙,干擾下顎平順閉合的動作。這些接觸點可能會使下顎偏離其正確位置,從而導致顳顎關節或相關肌肉受到額外的拉扯與壓力(Türp & Schindler, 2012)。 而造成阻礙的來源有很多種,可能來自牙齒本身排列不正、或是肌肉和骨骼發展異常導致。主要可以分成三種: a. 骨骼因素: 多與遺傳或發育過程相關,可能受環境影響(如咀嚼肌強度、長期口呼吸、頭部姿勢異常)而改變顎骨生長方向與比例,進而導致上下顎骨位置不協調 (Silveira et al., 2022)。 b. 肌肉因素: 包括圍繞牙齒的軟組織,如嘴唇、臉頰與舌頭,其形態與張力若不平衡,會對牙弓與咬合發展產生推擠力或限制,引發錯咬或不對稱咬合(Bansal et al., 2016)。 c. 牙齒因素: 例如牙齒萌發方向異常、牙列擁擠、早期喪失乳牙、口腔不良習慣(如咬筆、舔牙)、過度矯正,或牙齒與顎骨大小比例不匹配、牙齒磨耗等,改變了咬合面,造成咬合關係失衡 (Türp & Schindler, 2012)。 d. 後天因素:牙科修復物位置偏差,造成咬合干擾 (Kerstein, 2010)。 這些因素常彼此交錯影響,進一步產生咬合干擾點,導致下顎動作偏移與顳顎關節失衡,是重要致病因子。但由於傳統咬合分析工具有局限性,咬合問題是否為TMD主因一直備受爭議。過去數十年來,牙醫師評估病患咬合的主要方式是使用有色描記紙條(Articulating paper strips)(Kerstein, 2010)。醫師會將這種描記紙放置於上下牙之間,讓病人咬合,紙上會留下墨點,標示出牙齒的接觸位置。這種方法操作非常簡便,但描記紙是一種鈍性、靈敏度低的工具,它只能顯示牙齒在「哪裡」有接觸,卻無法提供接觸的「時間點」或「力量大小」等資訊。而咬合是一個動態過程:當你閉合下顎時,牙齒並非同時接觸,而是依序發生的,每個接觸點也有不同的咬合力量。而TMD的某些疼痛狀況可能就是來自於一個極為細小的早期接觸點(Prematurity),或者來自於壓力不平均分布。描記紙所留下的印記大小與形狀並無法可靠地反映實際的受力情況,且無法測量咬合的時間序列(哪顆牙先碰到)或咬合力量的分布情況。但近期隨著科技進步,研究逐漸確認,「咬合干擾」與「顎骨結構異常」是造成TMD的重要角色 (Silveira et al., 2022; Türp & Schindler, 2012)。 一項2017年的研究指出,咬合變化在TMD發病中扮演重要角色,並引用多篇報告指出咬合干擾與TMD發生率之間有明確的正相關。咬合不均可引發肌肉過度活化(如緊咬、磨牙)或對顳顎關節造成微小創傷,進而產生TMD的典型症狀,如下顎疼痛、壓痛與關節喀喀聲。咬合干擾也可能成為TMD的危險因子,讓下顎持續處在緊張姿勢中,阻礙自然修復。 2022年一項臨床研究,選出具有明確咬合干擾的TMD患者,並使用電腦引導系統精確調整其咬合。患者在去除干擾點後,其TMD疼痛與功能障礙有明顯改善。在這項試驗中,患者的咬合時間(即所有牙齒完全接觸所需的時間)從治療前的0.77秒降至0.31秒,而疼痛評分也顯著下降。研究者總結,辨認並矯正咬合干擾能有效緩解症狀,強調了咬合因素在TMD處置中的重要性 (Kerstein, 2010; Türp & Schindler, 2012)。 B. 顎骨結構差異 上圖為第二類咬合,通常有著後縮的下顎 ; 下圖為第三類咬合,前途的下顎會形成「戽斗」。 除了牙齒接觸點的細節之外,整體顎骨的骨架排列也是影響TMD的重要因素之一。顎骨結構差異(Skeletal discrepancies)指的是上、下顎骨之間的大小或位置不對稱,這種差異常見於咬合分類中的第二類(Class II),通常有著後縮的下顎,和俗稱的「暴牙」; 或第三類(Class III),前凸的下顎會形成所謂的「戽斗」; 也可能有開咬(Open bite)或明顯的顎骨不對稱(Jaw asymmetry)。這類結構差異會改變顳顎關節在運動時的受力方式,也會影響咀嚼肌在靜止時的張力狀態 (Silveira et al., 2022)。 2024年一項針對超過1100位TMD患者的橫斷面研究指出,雖然在這些患者中,最常見的咬合類型是第一類(Class I) ,人類最常見的正常顎骨關係,但那些屬於第二類咬合的患者,其TMD症狀往往更為嚴重。第二類咬合患者具有較高的機率發生咀嚼肌疼痛,且更常出現顳顎關節盤位移(TMJ disc displacement)。這些發現凸顯了「咬合」因素在TMD診斷與治療中的重要性 (Silveira et al., 2022)。 2025年一篇針對青少年的系統性回顧則指出,第二類與第三類咬合異常與疼痛型TMD的高盛行率有正向關聯。特別值得注意的是,第三類咬合與顳顎關節內部障礙(Internal TMJ derangements)之間存在正相關 ; 而缺乏犬齒引導(Canine guidance)的第二類咬合中,下顎的靜止姿勢改變,加上側向運動時缺乏穩定的犬齒引導,可能使顳顎關節與肌肉承受過度壓力。此外,第二類咬合者常有頭部前傾的代償性姿勢,這可能額外拉扯顎部與頸部肌群。長期下來,這些因素可能導致關節盤不規則(如位移)、發炎與疼痛(Silveira et al., 2022)。 這些研究皆說明了明顯的顎骨排列異常往往與TMD的發生率或嚴重程度相關。特別針對嚴重第二類或第三類咬合進行顎骨矯正:正顎手術(Orthognathic surgery)是常見的外科手術。2017年發表的一項統合分析發現對於術前已有TMD症狀者,進行正顎手術後,通常能改善TMD症狀,尤其是在第二類咬合、下顎後縮的患者中。同樣地,在第三類咬合患者中,若接受合適的外科矯正,也觀察到TMD改善。這些結果顯示,在許多病例中,顎骨畸形本身確實是TMD的成因之一,而當其被矯正後,該病因也隨之移除 (Pan et al., 2015) 。 總結來說,並非每個有暴牙或戽斗的人都會有TMD的症狀表現,因為大部分沒有症狀的情況可能只是咀嚼、呼吸系統與脊椎在用非生理性代償的形式在維持系統的運作。現有證據顯示顎骨結構異常確實是TMD的促成因子,骨骼上的不平衡可能在不明顯的方式下,改變顳顎關節與咀嚼肌的受力狀態 (Silveira et al., 2022)。 2. 肌肉代償與不良習慣 當下顎運動受到咬合干擾或顎骨結構不平衡影響時,咀嚼肌群(如咬肌、顳肌與外翼突肌)需要持續進行非生理性的代償運動,以維持咬合與張口的穩定 (Ohashi et al., 2021)。長期的代償性肌肉活動會導致下列現象: A. 肌肉疲勞與張力不平衡 長期偏側咀嚼(Unilateral chewing)、緊咬(Clenching)與夜間磨牙(Bruxism)會增加肌肉負荷,產生肌筋膜疼痛(Myofascial pain)與壓痛點(Tender points)。這種肌肉疲勞可向上傳導至顳肌與枕肌,造成頭痛或枕部僵硬 (Ohashi et al., 2021)。 B. 姿勢性影響 研究指出,頭部前傾姿勢會改變下顎靜止位置與顳顎關節受力,使顳顎關節盤與關節囊承受不均勻壓力,增加關節雜音與關節盤位移的可能 (Silveira et al., 2022)。此外,長期口呼吸或頸肩肌緊繃也會加劇關節不良受力造成TMD。 C. 習慣性微損傷 咬筆、咬指甲、喜好硬物飲食等習慣屬於非功能性負荷(Parafunctional load),雖然單次力道小,但長期累積會誘發肌肉過度代償,並可能造成髁突輕微變形或關節盤應力集中 (Okeson, 2020)。 功能性與代償性因素往往與結構性病因交互作用。若能及早透過肌電圖(EMG)、下顎運動追蹤(electrognathography, EGN)或動態咬合分析(T‑Scan)辨識肌肉異常活動,並配合治療與習慣調整,可有效減少病程進展 (Kerstein, 2010)。 3. 心理社會與全身因素 心理社會因素被認為是TMD的重要因子,並與上述因子或夜間磨牙等的發生有高度相關性 (Koh et al., 2009; Lei et al., 2023)。 A. 心理壓力與情緒負荷 焦慮、抑鬱與生活壓力會導致交感神經活性升高,增加夜間磨牙(Bruxism)與日間緊咬(Clenching)的發生率 (Manfredini et al., 2014)。壓力亦可降低痛覺閾值,使原本輕度的肌肉或關節不適被放大為慢性疼痛。 B. 睡眠障礙與自律神經失衡 失眠、睡眠片段化或阻塞性睡眠呼吸中止症(OSA)患者有很大機率患有TMD。研究推測這與夜間咬緊牙關及顳顎關節受力過度有關,同時自律神經波動也會影響關節血流灌注與修復能力 (Manfredini et al., 2014)。 C. 全身性疾病的影響 部分全身性疾病可直接或間接影響顳顎關節的結構與疼痛敏感度,進而加重顳顎關節症候群的病程。例如:退化性關節炎(osteoarthritis, OA)會造成關節軟骨退化、骨下硬化(subchondral sclerosis)與骨刺形成,使顳顎關節承受異常應力,造成關節雜音、活動受限與慢性疼痛 (Bansal et al., 2016)。此外,自體免疫疾病如類風濕性關節炎(rheumatoid arthritis, RA)與系統性紅斑狼瘡(systemic lupus erythematosus, SLE)可導致滑膜慢性炎症(chronic synovitis),進而造成髁突骨侵蝕、關節盤破壞及雙側顳顎關節結構退化。性別與內分泌因素亦是重要考量,女性TMD盛行率明顯高於男性,與雌激素受體(estrogen receptor)多型性及疼痛敏感度增加相關;雌激素被認為可調節關節組織代謝與炎症反應,尤其在青春期或更年期前後的荷爾蒙波動期,女性更容易出現顳顎關節症狀 (Koh et al., 2009)。 整體而言,這些社會心理因素、全身性因素與局部結構性病因可能形成疊加效應,若未及時辨識與管理,將增加TMD進展為結構性關節病變的風險。 顳顎關節症候群疾病進程分級 TMD的多種病因單獨或交互作用後,會引起口腔與顱顏肌群長期代償性使用,導致局部肌肉疲勞與炎症反應,並逐漸影響顳顎關節軟骨及骨性結構。隨著病程進展,患者便可能出現典型的臨床症狀,包括疼痛、關節雜音及功能受限,並可能伴隨多系統共病,如夜間磨牙或睡眠呼吸中止症。顳顎關節症候群(TMD)的臨床表現可分為疼痛、功能障礙與關節雜音,且常伴隨多系統共病症狀(Balasubramaniam et al., 2014)。 疼痛:疼痛是最常見的主訴,範圍可包括顳顎關節本身、下顎及咀嚼肌,並可能放射至頭頸部、顏面甚至眼窩後方。患者常表現為頭痛、耳痛、臉頰酸痛或肩頸僵硬。疼痛性質多為鈍痛或壓痛,有時在張口、咀嚼或咬合時加劇(Ohashi et al., 2021)。 功能障礙:包括張口受限、下顎運動偏移、閉口或側移困難,以及咀嚼困難或關節偶發性鎖住(jaw locking)。長期功能受限可能影響進食與說話,並加重心理壓力。 關節雜音(Joint Sounds):臨床上最常見的雜音為喀聲(clicking),通常與關節盤復位的移位相關;若病程進展至退化性關節變化,可出現粗糙摩擦音(crepitus),表示關節面不平或軟骨受損(Alexiou et al., 2009)。 共病症狀(Comorbidities):TMD常與其他口腔或睡眠疾病共存,包括睡眠呼吸中止症、夜間磨牙、牙齒敏感、牙裂症候群與幽靈咬合症候群。這些共病不僅加重肌肉負擔與疼痛感受,會干擾睡眠品質與生活品質(Balasubramaniam et al., 2014)。 根據臨床表現與病程進展,學者常依影像學與病理生理變化將其分級,以利診斷、追蹤與治療規劃。根據病程,我們可以將顳顎關節症候群分成四個等級,第一級是正常功能無症狀 ; 第二級多是因咬合不良導致咀嚼肌疼痛,通常解決咬合問題後便可緩解。第三、四類: 是長期咬合不良或咬合干擾沒解決,造成關節內軟骨盤及下顎骨髁頭變型、移位或磨損 (Alexiou et al., 2009; Lei et al., 2023)。 根據顳顎關節症候群的疾病進程與嚴重度可以分為四級: I級:正常 骨頭與關節盤結構健康,CBCT顯示髁狀突表面光滑、皮質骨完整,關節空間均勻。 臨床上通常無症狀,這類病患多作為影像追蹤的對照組或基準。 II級:初期 / 適應期 此階段屬於可逆性適應期,多因咬合干擾或肌肉失衡引起。 CBCT可見輕度皮質骨不規則或輕微下陷,但無明顯侵蝕或骨硬化。 臨床常表現為間歇性關節聲或輕微張口偏移。 以保守治療為主,包括咬合調整、口腔肌肉訓練、齒顎矯正、心理壓力管理及物理治療。若能及早處理,多數患者可完全緩解症狀並避免進展,獲得良好預後 (Ohashi et al., 2021; Okeson, 2020)。 III級:中度(退化進行中) 顯示明確的關節炎徵象,包括皮質骨凹陷、局部骨刺形成、骨下硬化。 影像報告可以看出關節盤常發生位置改變甚至早期纖維化,關節活動可能受限。 病程若沒有及時干預,易進入慢性退化。治療通常結合抗發炎藥物(NSAIDs)、肌肉鬆弛劑、咬合調整、物理治療、甚至關節腔沖洗(arthrocentesis)等,並密切影像追蹤病變是否惡化,並需嚴格處理 (Silveira et al., 2022)。 IV級:重度(慢性嚴重期) 典型的退化性關節病,伴隨嚴重的骨吸收、關節盤變形或穿孔,甚至出現骨性融合。 CBCT可見髁狀突表面嚴重不平、體積減少或扁平化,關節間隙縮窄至近乎消失。 臨床上患者常有劇烈疼痛、活動受限、功能崩壞,可能需要外科干預(關節成形或人工關節置換),術後仍需配合咬合重建與功能訓練以恢復生活品質(Pan et al., 2015)。 分類等級 病理階段 (骨質狀況) CT影像特徵 典型臨床特徵 I – 正常 骨頭與關節表面健康無異常 • 髁狀突(condyle)表面光滑皮質(cortical)良好 • 關節空間均勻 • 無骨下硬化或囊腫 無症狀或偶然發現於CBCT;適合作為追蹤比較的基準 II – 初期 / 適應期 輕微但可逆的適應性改變 • 皮質輕微扁平或表面不規則 • 輕微骨下硬化,無侵蝕 • 關節空間保留 開口或閉口時有喀喀聲(伴隨關節盤復位),沒有痛或功能受限;保守治療預後佳 III – 中度 (退化進行中) 有明確的關節發炎 • 明顯皮質侵蝕或凹陷 • 局部骨刺形成 • 骨下硬化與小型囊腫 • 髁突可能略短 關節疼痛、發炎,伴隨活動受限或摩擦聲;需抗發炎治療、齒顎調整與密切追蹤 IV – 重度 (慢性嚴重期) 末期退化性關節疾病 • 髁突明顯扁平或重塑變形 • 大型骨刺(鳥喙狀) • 明顯硬化與骨下囊腫 • 髁突高度減少,關節空間狹窄或融合 長期關節炎,劇烈疼痛、活動受限或咬合崩壞;需手術(關節成形或置換)治療 TMD的分級除了根據臨床症狀,影像學扮演關鍵角色。透過CBCT可清楚顯示骨質改變、關節空間與髁突形態,是臨床追蹤的重要工具 (Alexiou et al., 2009)。對於III、IV級病患,影像學可協助判斷病程進展,做術前規劃與術後追蹤。此外,結合咬合動態分析(如T-Scan)可辨識潛在的咬合干擾點,尤其在II級或早期III級病程中,及早去除干擾能降低進展為骨性退化的風險 (Kerstein, 2010)。 TMD的症狀表現雖以疼痛、關節雜音與功能受限為主,但其臨床進程呈階段性演變,從可逆的肌肉功能障礙會逐漸進展至關節結構性病變(Alexiou et al., 2009; Ohashi et al., 2021)。早期患者症狀以間歇性關節聲或咀嚼肌緊繃為主,而隨著咬合干擾與肌肉代償長期存在,關節盤與髁狀突可能發生退化,就會引發顳顎關節慢性發炎。透過症狀了解與病程分級,我們可以有效判斷病情嚴重度與預後 。 顳顎關節症候群的三體病因學:拆解 TMD 的三大根源病因 顳顎關節症候群(TMD)聽起來很像是「關節的問題」,但更正確說它其實是「咀嚼系統運作」的問題。如果一個問題很複雜,涉及到系統之間的交互作用,基本處理的邏輯就是用「第一性原理」把複雜的顳顎關節症候群拆解成三條「病因軸」(Etiologic Axes),這樣我們就容易找出真正的問題根源與彼此之間的交互影響。 第一軸:Occlusopathy(咬合病因) 這軸的問題來自於牙齒接觸的時間、力量與分布不平衡。常見的原因包括: 骨架與咬合型態:例如下顎後縮(骨性 Class II)、戽斗(骨性 Class III)、開咬、歪臉、牙列擁擠等。 醫源性咬合干擾:補牙或假牙高點沒調整好、牙齒矯正後咬合沒有經過電腦校正都是很常見的原因。 習慣影響:偏側咀嚼、睡覺磨牙、緊咬。 你的咬合力道很大,長期下來,咬合干擾所產生的不對稱的咬合力會讓顳顎關節與肌肉疲於應付,甚至牽連到頸肩肌群。臨床檢測唯有使用電腦動態咬合分析 來量化咬合接觸時間(OT、DT)與左右力量分布,才有辦法找出「咬合干擾」的存在。因為我們的咬合動作是動態、複雜且精密的動作,只有電腦分析才能夠發現這些「重撞牙」的隱藏干擾點,牙醫師是沒有辦法靠肉眼或個人經驗發現這些細微的干擾存在。 第二軸:Myopathy(肌源性病因) 這軸的主因是肌肉——包含咀嚼肌(咬肌、顳肌、翼肌)與頸肩肌群。造成的原因可能是: 咬合不平衡導致的長期肌肉等長收縮:常見於假牙或植牙喪失牙尖中立位(Intercuspal position, ICP),如果假牙做得像饅頭一樣,缺乏牙尖與牙窩像積木一樣互相對齊、卡住的穩定位置。當ICP被破壞,牙齒不再在「最佳穩定點」接觸,咬合時力量會分散不均,有的牙承受太大力,有的牙幾乎不參與工作。長期下來會讓牙齒、顳顎關節與咀嚼肌承受異常負荷,甚至引發疼痛或磨耗。 不良姿勢增加頸肩負荷:這很常見於有烏龜頸(前伸頭位 Forward Head Posture)和富貴包的人。烏龜頸和富貴包是由於長期的「呼吸代償」所引發的頭頸不良姿勢,常常又被低頭滑手機或久坐姿勢惡化。 情緒壓力讓緊咬牙關變成潛意識下的壞習慣。 睡眠磨牙(Sleep Bruxism):睡眠磨牙是非自主控制的動作,常見於有睡眠呼吸中止症的人,其核心是咀嚼肌群的異常活動,尤其是夜間的非自願性等長收縮(isometric contraction)。睡眠磨牙就像夜間不自覺讓咀嚼肌做重訓,每天睡覺時還在超時加班,肌肉累了會痛,連帶影響顳顎關節和頸部。 第三軸:Arthropathy(關節病因) 這一軸指的是顳顎關節本身的結構性病變,包括影響關節盤、軟骨、骨面或滑膜的疾病。成因包括: 繼發性:最常見的原因是由於第一軸(咬合病)與第二軸(肌源性)的長期失衡,所導致的關節長期過負荷後逐漸退化或發炎。 原發性:也可能直接來自外傷(如下顎骨撞擊、長時間張口)或全身性疾病(如免疫性疾病)。 主要常見的關節病因類型有三種: 關節盤移位(Internal Derangement/Disc displacement) 依據關節盤位移會不會自己回來又分為: 復位型:關節盤位置異常,但張口時會回到原位,常伴隨「喀喀聲」。 不復位型:關節盤移位後無法回到正常位置,可能導致張口受限、卡住感或持續疼痛。 退化性關節炎(Osteoarthritis, OA) 長期磨損造成關節軟骨變薄、骨面不平、骨刺形成,並伴隨摩擦音(crepitus)與關節功能下降。退化性顳顎關節炎是TMD的最終結果與階段,許多處於這個階段的患者不見得會有症狀,但這是由於身體代償的結果 滑膜炎或免疫性關節病 如滑膜炎(Synovitis)、類風濕性關節炎(RA)等,屬於發炎性病變,可引起關節腫脹、晨間僵硬、雙側性受累,甚至影響顏面形態。 退化性顳顎關節炎與其他四種特殊顳顎關節炎 顳顎關節炎可依病因與臨床特徵分為五種類型:退化性(Osteoarthritis, OA)、炎性(Inflammatory/Autoimmune)、創傷性(Traumatic)、感染性(Infectious)以及其他特殊型。 1. 退化性關節炎(Degenerative / Osteoarthritis, OA) 退化性顳顎關節炎是一種慢性退化性疾病(Chronic degeneration),發炎影響關節軟骨、軟骨下骨與滑液膜,引發關節重塑與結構破壞(Bansal et al., 2016; Okeson, 2022)。其發展過程為持續性發炎反應,早期因代謝或機械損傷而啟動了免疫反應,釋放出來的細胞激素(cytokines)、趨化激素(chemokines)、基質金屬蛋白酶(MMPs)及前列腺素E(PGE),會導致軟骨退化與骨重塑(Zhang et al., 2023)。此病多見於20–40歲族群,女性比男性常見,整個退化病程平均約5.5年。(Lei et al., 2023; Bansal et al., 2016)當這些炎症與機械負荷長期存在時,關節會進入臨床上的不同階段,從早期的滑膜發炎到中期的結構破壞,最後進入穩定但不可逆的晚期。 原發性退化性關節炎 慢性「磨損型」疾病,典型發生於中老年人,與年紀、長期使用或磨損有關,屬於原發性退化性關節炎,通常是雙側影響。關節內的軟骨因長期或不當使用逐漸磨損,導致骨頭互相摩擦,引起下顎僵硬、疼痛與活動受限等(Klasser & Murchison, 2023)。 繼發性退化性關節炎 另一種繼發性退化性關節炎,多影響單側,好發於年輕族群,常與肌筋膜疼痛(咬合病因+肌源性病因)或外傷病史有關。(Manfredini et al., 2014; Okeson, 2022)。 如前文提到的,大多數顳顎關節症候群患者的症狀主要來自咬合干擾或骨骼異常所引發的肌肉代償性疲勞。若病因未解決,症狀惡化至第三級時,可能出現明顯疼痛、活動受限或粗糙摩擦音,表示功能性障礙已進展為顳顎關節炎(TMJ arthritis)。此時,關節及軟骨下骨可能發炎與退化,導致慢性滑膜炎、軟骨磨損及活動受限(NIDCR, 2023),影響8–16%的人口,可以是單側或雙側發生(Koh et al., 2009)。 初期階段(Early Phase) 這是疾病剛開始發展的階段,平均持續約 2.5 到 4 年。最常見的臨床症狀包括疼痛、關節功能受限、關節出現聲音(clicking sounds)或關節鎖住(locking)。疼痛通常是鈍痛,但在活動下有時可能出現間歇性較尖銳的痛。初期之所以疼痛明顯,與滑膜發炎(synovitis)有關。此外,疼痛可能伴隨下顎僵硬、張口困難,對冷濕環境敏感增加(Bansal et al., 2016; Okeson, 2022 )。初期階段適合非侵入式治療,逆轉可能性高。 中期階段(Intermediate Phase) 這個階段關節開始出現破壞性變化(joint destruction),平均持續約 6 個月至 1 年。患者在休息或使用關節時會自發性關節痛(spontaneous joint pain)、張口受限或關節有摩擦聲 (Okeson, 2022)。中期要積極採取治療以減少破壞進展,避免進入晚期的不可逆重塑階段。 晚期階段(Late Phase / Burnout Phase) 晚期多屬不可逆重塑,重點在功能維持與疼痛控制。此階段已經沒有退化活動了,關節進入所謂的穩定期或「耗竭期」。大約持續 6 個月,最終會自然穩定。此時,不一定會有明顯症狀了。部分患者會出現顏面骨骼的重塑,例如下巴偏移,咬合不穩定或忽正忽歪的情形(fluctuating malocclusion)。這些咬合變化包括骨性前牙開咬(skeletal anterior open bite)、覆咬減少(reduced overbite)、或水平覆合增大(increased overjet)。此外,大約三分之一的案例中,會在同一側關節同時存在內部紊亂(internal derangement),也就是關節盤位移,結構改變(Manfredini et al., 2014; Okeson, 2022)。 2. 炎性關節炎(Inflammatory / Autoimmune) 由全身性自體免疫疾病引起的關節炎,例如類風濕性關節炎,約有17%患者常在病程後期對顳顎關節造成影響,會造成慢性滑膜炎侵蝕髁突骨面,通常呈雙側,並伴隨晨僵與腫痛,也可能影響下顎生長並造成顏面變形,治療需與全身性免疫調控同步進行 (Okeson, 2022)。 3. 創傷性關節炎(Traumatic Arthritis) 罕見,多由外傷或醫源性微損傷,例如長時間張口拔牙或插管所引起 。症狀包括下顎疼痛、壓痛、活動受限等,通常在外傷後出現,治療主要以消炎與休息為主(Bansal et al., 2016 ; Klasser & Murchison, 2023)。 4. 感染性關節炎(Infectious / Septic Arthritis) 少見但多半嚴重,多由鄰近感染(耳炎、牙源性感染)或血液傳散引起 。臨床表現包括:劇痛、局部紅熱腫、張口困難、發燒 。需及早行關節穿刺或引流搭配抗生素治療,以免造成永久關節損傷 (Okeson, 2022)。 不同類型的顳顎關節炎有其特定診斷與處理策略,因此正確辨識病因對於預後與功能重建非常重要。 顳顎關節症候群的診斷 隨著顳顎關節症候群進展至最終的顳顎關節炎,臨床表現與病程複雜度也會明顯增加,因此診斷顯得格外重要。診斷策略不僅需依賴臨床病史、體格檢查與症狀評估,也應結合影像學與功能性檢測,以全面掌握病變範圍與活動度。臨床檢查包括關節觸診、肌肉壓痛檢測、開口度與下顎運動追蹤,可初步評估疼痛來源與功能受限情況。影像學工具如錐狀束電腦斷層(CBCT)可清楚觀察骨質結構與關節間隙,而磁振造影(MRI)則可評估關節盤及軟組織變化。隨著科技進步,近年來生物力學檢測,包括動態咬合分析(T-Scan)、表面肌電圖(sEMG)、關節振動分析(JVA)等,能提供咬合力量、咬合接觸時間與肌肉活性資訊,有助於早期辨識潛在的咬合干擾與功能性異常。透過臨床、影像與功能測試的整合,醫師可建立精準診斷,為後續治療計畫奠定基礎,並降低病程進展與結構性損傷的風險(Okeson, 2022)。 影像分析: 1. 電腦斷層掃描(Computed Tomography, CT) 電腦斷層是利用 X 光旋轉掃描並經電腦重建產生三維影像,能精細呈現骨性結構變化(例如:關節面扁平化、骨贅形成、硬化、骨蝕等)。根據影像來確認創傷後骨折、關節空隙變化與骨性不對稱等,有助於醫師評估病程與比較兩側結構對稱性(Okeson, 2022)。 2. 磁振造影(Magnetic Resonance Imaging, MRI) 利用強磁場與無輻射的掃描方式,觀察軟組織結構,如關節盤、韌帶與關節液。幫助判斷關節盤是否異位、復位狀況與位移方向,檢視關節盤變形、關節腔積液與滑膜發炎等。MRI是目前唯一可直接觀察顳顎關節盤與關節內部軟組織的影像技術,能完整呈現關節活動時關節盤與骨頭的相對關係,適合評估功能性病變與軟組織病理(Okeson, 2022)。 生物生理測量(Bio-physiologic Measurement, BPM): 1. 顳顎關節震動分析(TM Joint Vibration Analysis, JVA) 健康的關節運作應是穩定、平順、安靜的,若關節出現異常,例如軟骨磨損、關節盤異位、骨性病變等時,會產生微震動甚至聲響。因此透過分析關節振動頻率、幅度和時間點,尤其可以記錄到人耳聽不到的頻率,精準了解關節的變化,協助診斷 (Okeson, 2022)。 2. 表面肌電圖(Surface Electromyography, sEMG) 顳顎關節活動和咀嚼肌關係密切,關節疼痛或功能障礙可能導致咀嚼肌代償,可能出現不對稱肌電分布或過度活動。記錄咀嚼肌(咬肌、顳肌、二腹肌等)在休息、咬合、咀嚼等不同狀態下的活動電位。可以觀察到休息時肌肉是否有持續緊繃的情況,兩側咬肌是否對稱,或是肌肉是否有「疲勞性跳動」等不規則放電。緩解肌肉不適也會對顳顎關節發炎有所幫助 (Okeson, 2022)。 3. 數位 4D 下顎動態與顳顎關節分析儀 MODJAW 數位 4D 下顎動態分析儀這項技術被視為數位牙科的重大革命,它能即時、精準地捕捉並記錄病患的下顎運動軌跡與咬合動態,幫助醫師進行更精確的診斷與療程規劃。 MODJAW核心功能與應用 傳統的咬合調整多依賴病患的主觀感受或醫師的視覺判斷。透過MODJAW,醫師能將動態的咬合運動以及肉眼看不見的動作轉化為數據,提供更科學且精確的治療。 * 動態追蹤:不同於傳統靜態的模型或數位掃描,MODJAW 能在病患說話、咀嚼或張口時,實時記錄下顎的 4D 運動。 * 精準診斷:醫師可觀察到微小的咬合干擾,幫助解決顳顎關節疼痛或異常磨損等問題。 * 全口重建與植牙:在進行All-on-4 全口重建或複雜植牙時,MODJAW 能確保假牙的咬合設計符合個人獨特的運動路徑,大幅提升配戴舒適度並延長假牙壽命。。 4. T-Scan數位咬合分析 如前文所提,咬合干擾是造成顳顎關節症候群的主因之一,T-Scan電腦化咬合分析系統的誕生,為我們評估及治療病患咬合的方式帶來了重大突破。相比使用傳統的描記紙,T-Scan使用的是超薄、可感應壓力的感測器,病患只需咬合於其上,透過感測器與電腦連接,可即時紀錄牙齒的接觸情形,包括接觸的順序與每顆牙的受力大小。 有別於傳統的描記紙條只能記錄靜態的咬點,T-Scan提供的是「動態」咬合測量:能捕捉咬合接觸的時間序列與相對力量分布。其結果就像一部「咬合影片」,逐幀呈現咬合過程如何組合完成,甚至極微弱的接觸也能被偵測出來,因為T-Scan的靈敏度非常高。 這項技術直接解決了描記紙的不足,能客觀顯示每顆牙接觸時的力量數值,還能顯示接觸的時間順序。其準確性與可重現性已在多項研究中獲得驗證,使其成為臨床與研究中評估咬合非常可靠的工具。 有了這些數據,牙醫師可以進行更精準的咬合調整,針對真正造成問題的接觸點進行微調。除此之外,T-Scan也能用於監測與治療計畫的制定。醫師可利用它建立咬合資料,再觀察後續治療是否有改變受力分布。對於顎骨結構異常的患者,在矯正治療後,利用T-scan能有效確認咬合是否均衡、製作假牙時確保接觸點對稱、或微調TMD咬合板與進行咬合均衡治療。透過客觀的數據,T-Scan幫助臨床操作更加科學化,給病患更好的治療成果。(Okeson, 2022)。 顳顎關節症候群(TMD) 的治療 顳顎與頸椎肌群透過三叉-頸複合體(TCC)互通訊號,形成雙向放大的疼痛反應。因此,單純治療牙齒或關節往往不足,需要配合行為介入(放鬆提醒、壓力管理)、物理治療(肌筋膜放鬆、頸椎穩定訓練)與睡眠呼吸治療,如睡眠磨牙情形,來打斷肌源性病因的循環。 跟林小姐一樣,大部分TMD病人都不是單一原因,而是混合型,可能同時存在: 咬合干擾(第一軸):牙齒接觸的時間與力量不平衡 肌肉過負荷(第二軸):咀嚼肌或頸部肌群長期緊繃 關節盤移位(第三軸):顳顎關節的軟骨盤跑位或受損 就像車子出現怪聲,你要先確定是引擎(肌肉)、變速箱(咬合)還是輪軸(關節)在出問題,才能找對問題與決定治療優先順序。 對於TMD治療的原則是先處理可逆的問題(肌肉過負荷、咬合干擾、關節盤位移),再處理不可逆的(顳顎關節手術),因為顳顎關節手術的效果並不是太好。請參考以下為你整理的TMD三軸向臨床診斷與治療表單: TMD 病因 說明 常見成因 主要檢查工具 治療原則 Occlusopathy 咬合病/功能性咬合失衡 咬合接觸時間、力量分布或接觸面異常,造成顳顎關節與肌肉負荷不均 骨性咬合異常(Class II、III、開咬)、牙列擁擠、修復物高點、夜間磨牙 T-Scan 動態咬合分析(OT、DT、力量比例)、CBCT(骨性結構) 電腦咬合調整咬合力量分布、嚴重骨性咬合異常者考慮齒顎矯正或合併正顎手術 Myopathy 肌源性 咀嚼肌、顳肌及頸肩肌群過度使用或張力失衡,伴肌筋膜疼痛 咬合不平衡、前伸頭位(烏龜頸)、口呼吸、慢性壓力、睡覺磨牙 肌筋膜觸診(誘發點)、sEMG 表面肌電圖(靜息位、對稱性)、頸椎活動測試、NDI 功能量表 行為介入(壓力管理)、物理治療(肌筋膜放鬆、頸椎穩定訓練)、必要時與咬合調整並行 Arthropathy 關節病 顳顎關節結構性病變,影響關節盤、軟骨、骨面或滑膜 關節盤移位(復位/不復位)、退化性關節炎(OA)、滑膜炎、免疫性關節病(RA)、外傷 MRI(關節盤與軟組織)、CBCT(骨性結構與關節空間)、臨床功能測試 先從保守性治療介入咬合病與肌源性問題:電腦咬合干擾去除、降低肌肉過負荷後,視關節病嚴重度做局部治療: 輕度:藥物(NSAIDs)、咬合板 中度:注射(玻尿酸 HA、PRP) 重度:關節沖洗(Arthrocentesis)或關節鏡手術(Arthroscopy) 末期破壞性病變:開放手術或人工關節置換 一旦確診,治療方式將會根據病程階段、臨床症狀表現,以及患者原有的風險因子而定。治療目標是去除干擾、保留關節功能、預防變形惡化並緩解疼痛。透過生物生理測量,也可以幫助追蹤病人的恢復情況(Okeson, 2022)。 若是在病程前期就確診,只要去除干擾或齒顎矯正,症狀多半能順利緩解。若病程已演變成關節炎,當急性發炎時,多先以緩解症狀為優先,等發炎反應減弱後,再積極尋找並治療病根,以徹底解決問題 (Lee et al., 2015) 去除病因的方法有: 去除咬合干擾 在顳顎關節症候群患者中,許多症狀往往源自於下顎在運動過程中,受到細微咬合干擾所造成的不穩定負荷。這些異常的接觸點可能迫使下顎偏離其生理運動軌跡,導致顳顎關節與相關肌群產生過度代償與慢性耗竭。 當透過電腦化咬合分析技術(如 T-Scan)準確偵測這些早期或高力量的接觸點後,進行咬合調整,可使下顎重新回到自然穩定的咬合路徑。這樣的干預可有效降低關節負荷、減少肌肉過度緊張、恢復咀嚼協調性,改善甚至解除TMD的主要症狀。 齒顎矯正 顎骨結構異常如下顎後縮(Class II)、前突(Class III)、開咬或顎骨不對稱,常造成齒列不正與不當咬合接觸,進而成為顳顎關節症候群。當上下顎骨排列不當,會使得咬合在開閉過程中出現干擾點,導致下顎運動軌跡不自然,增加顳顎關節與咀嚼肌的壓力負荷,長期下來可能造成肌肉疲勞、關節盤偏移甚至慢性關節發炎與疼痛。 透過齒顎矯正治療甚至正顎手術,可以改善牙齒排列與上下顎骨關係,恢復咬合的穩定性與協調性,從而減少顳顎關節內部的代償性肌肉張力與異常關節運動。此外,若能搭配先進的數位咬合分析工具如 T-Scan,針對殘存咬合干擾進行精細調整,可進一步移除高力量接觸點、修正牙齒間接觸順序,讓下顎運動更貼近生理平衡狀態。 外科手術 針對顳顎關節變形或發炎,可藉由手術介入來治療。手術方法根據病情嚴重程度與結構損傷情況,例如:關節鏡手術(arthroscopy)能在低風險下執行多項關節內治療,藉由插入導管、關節鏡與微型手術器械進行檢查與修復。然而,若結構損傷嚴重或症狀無法控制,則可能需要考慮如關節成形術、髁突截骨術、自體關節盤重建或全關節置換等較大範圍的手術,以改變下顎骨的位置或直接重建關節型態改善功能。手術風險較高,因此需與醫療團隊充分討論後再決定(Okeson, 2022)。 緩解顳顎關節症候群症狀的方法 若是顳顎關節症狀已演變成顳顎關節炎,或是由於感染或其他生理因素造成發炎,可以透過以下手段來緩解症狀: 自我照護 例如飲食上選擇柔軟、易咀嚼的食物,避免堅硬與有嚼勁的食物或口香糖,以減少關節負擔;日常生活中則應避免大張口、手撐下巴等不良習慣,並保持良好姿勢,配合熱敷與肌肉放鬆按摩以緩和肌肉張力,預防症狀惡化或反覆發作(Bansal et al., 2016)。 藥物治療 如有急性發炎或明顯疼痛,藥物治療通常作為第一線介入,包含非類固醇消炎止痛藥(NSAIDs)來減輕疼痛與肌肉緊繃,或在有感染時使用抗生素;若口服藥效果不佳,則可進一步考慮類固醇關節注射或玻尿酸潤滑治療,以促進修復與緩解炎症(Okeson, 2022)。 雷射療法 低能量CO₂雷射療法,其溫熱效應可促進血流、抑制發炎介質,並透過粒線體活化與ATP生成加速肌肉修復,搭配表面肌電圖精準定位治療區域,不僅舒適度高,也有助於縮短恢復期。 手術治療 當上述保守方法仍無法緩解疼痛,則可考慮微創關節介入手術,例如關節沖洗術(arthrocentesis)藉由清除關節內的發炎產物與碎屑來改善關節功能,亦可施行類固醇注射或針對過度緊繃的咀嚼肌群施打肉毒桿菌,作為進一步的症狀控制手段(Okeson, 2022)。 顳顎關節症候群及顳顎關節炎的診斷與治療需要結構、功能與症狀的綜合考量。早期辨識病因與去除咬合干擾,有助於阻止病程進展並恢復咀嚼功能;而對於已進展為關節炎的患者,保守治療並輔以動態咬合分析與精準咬合調整,必要時再行手術介入。多學科整合與階層式治療能最大化恢復功能,降低慢性疼痛與結構變形的風險。透過系統化的診斷與個別化治療流程,患者可獲得長期症狀緩解並提升生活品質。 顳顎關節症候群 QA 1. 何時需要考慮顳顎關節手術? 對於TMD的基本醫療原則是:能不手術就不手術。 大多數 TMD(尤其急性閉鎖)在結構化保守治療 6–12 週內可明顯改善。只有在下列情況,才評估介入性處置(先微創,再進階): A. 功能/疼痛依然失控(確認有執行保守處置) 最大張口量(MMO)持續 < 30–35 mm,影響進食與說話。 疼痛 NRS ≥ 4/10 且反覆夜醒、影響日常活動。 反覆閉鎖(例:每月 ≥ 2 次「卡住」)或一旦停止短期前伸咬合板(ARS)就復發。 B. 結構進展或明確機械性阻塞 影像(MRI/CBCT)顯示:關節盤不可復位合併黏連、盤穿孔、明顯骨性退變(晚期內障礙 / 退化性關節病)、纖維性沾黏或早期黏連所致的機械性卡阻。 外傷後關節內游離體、骨片或解剖變形造成卡阻。 不建議直接手術的情境:關節病因(結構問題)才動刀;但咬合與肌源病因沒處理,最好先別動刀。 以肌筋膜疼痛為主、缺乏機械性關節表徵(術後不一定改善)。 明顯咬合干擾/夜磨未控、姿勢與頸源問題(如源自呼吸道代償的烏龜頸)未處理(手術後易復發)。 高度中樞敏化/廣泛慢性痛(需先行疼痛醫學與行為介入)。 2. 顳顎關節的手術方式有哪些? 以下依「侵入性由低到高」排列;通常由關節腔沖洗 → 關節鏡 → 開放式手術逐級升級。 (一)關節腔沖洗(Arthrocentesis/關節穿刺沖洗術) 適應症:急性閉鎖初期、可疑黏連/負壓效應、滑液發炎。 優點:微侵襲、風險低、恢復快;常可立即改善痛與張口。 限制:不直接處理盤的位置;結構問題嚴重時效果有限。 (二)關節鏡手術(Arthroscopy) 在耳前小切口置入關節鏡,直接視野下做沖洗、鬆解黏連、清創瘢痕;部分中心可行鏡下盤縫合/再定位。 適應症:盤移位嚴重+可疑黏連、關節腔沖洗後仍反覆閉鎖或功能差、退變尚未廣泛。 優點:創傷小、住院短、可同時處理多個機械問題。 限制:盤破裂、廣泛退變或骨性變形時效果受限;需術後復健維持開口。 (三)開放式手術(Open TMJ Surgery) 關節盤復位術(Discopexy):將移位盤回到正常位置並固定。 盤切除術(Discectomy) ± 介面植入(如顳肌筋膜):盤不可修復時移除,讓關節形成「偽盤」或置入間置物。 髁狀突修整/高位髁切除(Arthroplasty / High Condylectomy):處理變形或活動受限。 全關節置換(Total TMJ Replacement):末期關節病變、反覆手術失敗、強直或腫瘤重建。 適應症:晚期內障礙/退化性病變、盤穿孔不可修復、關節強直、腫瘤/外傷重建、前述微創手術失敗且生活品質嚴重受損。 風險:顏面神經損傷、感染、出血、咬合改變、關節僵硬、復發;需嚴格的術後復健與咬合管理。 結語 顳顎關節症候群(TMD)成因複雜,過往由於診斷工具的侷限,使得「咬合干擾」與「顎骨結構差異」在TMD發病中的角色常被低估。然而隨著研究與科技的進步,特別是近年電腦化咬合分析、表面肌電圖、關節震動分析、下顎運動追蹤等動態監測工具的應用,使臨床能以前所未有的精度評估個體化咬合與顳顎關節負荷間的關聯性。這些進展不僅提供更客觀、量化的診斷依據,也讓治療從傳統經驗導向轉化為可追蹤、可預測、可量測的現代醫療。 實證指出,在TMD患者中,其病因與咬合因素高度相關,特別是當患者存在顯著的咬合干擾或第二、三類咬合的顎骨結構異常。透過精準咬合調整、齒顎矯正甚至正顎手術介入,常可顯著減輕疼痛、改善功能,並提升長期預後穩定性。此類治療的核心價值在於能從根本減輕關節負荷、穩定下顎運動軌跡,避免反覆補償性發炎與退化的發生(Silveira et al., 2022)。 在現代醫療下,TMD的處置,不應再以單一學派或片面觀點為準,而是應以多層次整合與高科技導向為原則,兼顧肌肉、結構與咬合等面向。有了數位化器材的輔助,咬合不再只是具爭議的陪襯角色,而是值得被重新檢視與納入治療的主角。融合過去對TMD多因論的理解,與現今先進的咬合分析,才能真正為患者帶來更長久、有效的治療 (Okeson, 2022)。 資料來源 AAOP (American Academy of Orofacial Pain), 2014. Temporomandibular Disorders. AAOP Brochure. Alexiou, K.E., Stamatakis, H.C. and Tsiklakis, K., 2009. Osteoarthritic changes of the temporomandibular joint: correlation of clinical and computed tomography findings. Dentomaxillofacial Radiology, 38(3), pp.141–147. doi: 10.1259/dmfr/71540145. Balasubramaniam, R., Klasser, G.D., Cistulli, P.A. & Lavigne, G.J. (2014). The link between sleep bruxism, sleep disordered breathing and temporomandibular disorders: an evidence‑based review. Journal of Dental Sleep Medicine, 1(1): 27–37. Bansal, M., Sharma, V., Kumar, R. and Maheshwari, R., 2016. Temporomandibular joint disorders: Etiology, diagnosis, and treatment. International Journal of Research in Orthopaedics, 2(4), pp.163–171. Kerstein, R.B., 2010. Reduction of chronic myofascial pain using computer-guided occlusal adjustments. Compendium of Continuing Education in Dentistry, 31(4), pp.256–260. PMID: 20553196. Klasser, G.D. & Murchison, D.F. (2023). Arthritis of the temporomandibular joint (TMJ) – inflammation-induced pain, functional limitation, and classification. Temporomandibular Disorders and Orofacial Pain, PMC Article. Koh, K.J., Kim, K.A., Kim, Y.S. and Kim, K.N., 2009. Association of estrogen receptor alpha polymorphisms with temporomandibular joint disorder in Korean women. Oral Diseases, 15(3), pp.220–226. Lee, S.Y. and Kim, Y.K., 2015. Current understanding of pathogenesis and treatment of temporomandibular joint osteoarthritis. Journal of the Korean Association of Oral and Maxillofacial Surgeons, 41(1), pp.2–10. Lee, W.Y., Kim, D.K., Kim, S.H., Kim, Y. and Yang, K.H., 2015. Effectiveness of conservative therapy for TMJ arthritis: A prospective study. Journal of Craniofacial Surgery, 26(3), pp.734–738. Lei, J., Fu, J., Li, Q. and Zhang, Y., 2023. A meta-analysis of the global prevalence of temporomandibular disorders. International Journal of Oral Science, 15(1), pp.1–12. Manfredini, D., Piccotti, F., Ferronato, G. and Guarda-Nardini, L., 2014. Age peaks of different RDC/TMD diagnoses in a patient population. Journal of Dental Research, Dental Clinics, Dental Prospects, 8(2), pp.96–101. National Institute of Dental and Craniofacial Research (NIDCR), 2023. Prevalence of TMJ Disorders. [online] Available at: https://www.nidcr.nih.gov/research/data-statistics/temporomandibular-disorders [Accessed 16 Jul. 2025]. Ohashi, K., et al., 2021. Temporomandibular disorders: a review of current concepts in aetiology, diagnosis and management. Journal of Oral Rehabilitation, 48(2), pp.132‑140. Okeson, J.P., 2020. Management of Temporomandibular Disorders and Occlusion. 8th ed. St. Louis: Elsevier Health Sciences. Okeson, J.P., 2022. Management of Temporomandibular Disorders and Occlusion. 9th ed. St. Louis: Elsevier. Pan, C.Y., Chen, H.M., Hsu, K.J. and Huang, Y.H., 2015. Effects of orthognathic surgery on temporomandibular joint disorders: A systematic review. Journal of Oral and Maxillofacial Surgery, 73(5), pp.1042.e1–1042.e12. doi: 10.1016/j.joms.2015.01.002. Silveira, A.M., Simamoto Júnior, P.C., Carvalho, A.C. and Franco, L.P., 2022. Relationship between TMD and different types of Angle's malocclusion in adults: A systematic review and meta-analysis. Journal of Oral Rehabilitation, 49(4), pp.405–414. doi: 10.1111/joor.13309. Türp, J.C. and Schindler, H., 2012. The dental occlusion as a suspected cause for TMDs: epidemiological and etiological considerations. Journal of Oral Rehabilitation, 39(7), pp.502–512. doi: 10.1111/j.1365-2842.2012.02304.x. Zhang, W., Zhang, Y., Zhou, X. and Li, H., 2023. Temporomandibular joint osteoarthritis: Pathogenic mechanisms and therapeutic options. Journal of Translational Medicine, 21(1), pp.1–14.
我有骨質疏鬆症可以植牙嗎?
骨質疏鬆症患者的植牙安全性:評估與建議 隨著年齡增長,骨質疏鬆症(osteoporosis)成為許多人的健康問題。這種疾病主要影響身體骨頭的生長,導致骨骼脆弱和容易骨折。對於需要進行牙科手術的骨質疏鬆患者來說,植牙是否安全常常成為一個重要的問題。所以我們在臨床面對患者的時候,常常聽到有骨質疏鬆症的患者會詢問,醫師!我這樣還可以植牙嗎? 植了會不會有什麼問題啊? 因此,本文將深入探討骨質疏鬆症患者是否可以安全地進行植牙手術,並提供相關的評估和建議,幫助患者了解在進行植牙手術前需要注意的事項。 骨質疏鬆症對植牙的影響 骨質疏鬆症本身對於植牙手術沒有太多的禁忌,在現代,骨質疏鬆症(osteoporosis)已是一種常見的疾病。骨質疏鬆主要指的是體內的長骨骨骼密度跟質量下降,導致骨骼變得脆弱和容易骨折。然而,口腔部位骨細胞的基因來源與身體其他部位不同,齒槽骨的骨細胞來源於胚胎的外胚層,而身體其他部位的骨細胞來源於中胚層。因此患有骨質疏鬆症的人其實並不是植牙的禁忌族群。 植牙前的評估有哪些? 牙醫師在植牙前的評估,主要取決於植牙部位齒槽骨的體積是否足以容納人工牙根以及是否有服用特殊的骨質疏鬆藥物會影響植牙的癒合過程。如果預計植入部位的齒槽骨體積不足或是骨質密度很低時,這時候就需要先補骨,在這樣的情況需等骨頭長好,加上等待植體穩定癒合的時間勢必得拉長。對於條件最差的患者,從補骨開始到植牙完成可能需要8-12月之間。不過即使對於這樣條件極差或是待植牙區域完全沒有骨頭的患者,以目前的技術而言,植牙都還是可以預期有良好的長期穩定性與耐用性。 另外,近年牙科研究上才發現植牙周圍牙肉品質的好壞影響植牙長期成功率很重要的因素之一,所以想了解補肉手術的讀者可以看看這篇文章唷!植牙補骨了,那牙肉也要補嗎? 骨鬆藥物有哪些? 對於有服用骨質疏鬆藥物的人要進行植牙前,醫師最想知道的是患者目前有沒有服用骨質疏鬆的藥物?如果有服用藥物是服用哪ㄧ種?服用了多久的時間? 骨質疏鬆藥物會影響骨骼的生長和修復。因此,骨質疏鬆的患者在進行植牙手術之前,需要特別注意以是否有使用過以下藥物: 骨鬆藥物類別 產品名稱 雙磷酸鹽(口服) 福善美 Fosamax 瑞骨卓 REOSTEO 雙磷酸鹽(靜脈注射) 卓骨祂 Zometa 骨維壯 Boniva 骨力強 Aclasta RANKL單株抗體 癌骨瓦 XGEVA 保骼麗 Prolia 選擇性雌性激素受體調節劑 鈣穩 Evista 促進骨生成藥物 骨穩 Forteo 您是已經在使用骨質疏鬆藥物的人,但需要植牙,您該怎麼辦? 骨鬆藥物類別 醫師建議 雙磷酸鹽(口服) 小於4年不需要停藥 (*如果同時有在服用類固醇或是抗血管增生藥物則需要請醫師特別注意喔!) 雙磷酸鹽(靜脈注射) 前一劑注射藥後至少3個月後植牙,並在植牙完後等3個月才能繼續注射藥物! RANKL單株抗體 前一劑注射藥後至少3個月後植牙,並在植牙完後等3個月後才能繼續注射藥物! 選擇性雌性激素受體調節劑 可以直接植牙不需要擔心! 促進骨生成藥物 可以直接植牙不需要擔心! 看完以上分類如果還是不確定是使用哪種藥物,可以向骨科醫師確認並且對您目前的狀況進行風險評估。 醫師擔心的是什麼? 如果患者服用骨質疏鬆的藥物卻沒有告訴醫師是相當危險的事情,因爲有些骨質疏鬆的藥物是會讓植牙手術引起骨頭壞死的喔!在醫學上我們稱之為「與藥物相關的顎骨壞死」Medication-related osteonecrosis of jaw (MRONJ),通常雙磷酸鹽類藥物和單株抗體藥物會抑制破骨細胞的活性,而破骨細胞也參與口腔骨骼的修復。當破骨細胞的活性受到抑制時,口腔骨骼的損傷可能無法得到及時修復,從而導致顎骨壞死,有時候甚至需要將壞死的骨頭切除,這樣可就得不償失了。 曾經有一位65歲的阿姨來診所諮詢植牙,阿姨本身施打了骨質疏鬆藥物:保骼麗、並且有癌症治療的病史,輾轉了多間診所跟醫院都無法為她處理牙齒的問題,最終來到我們診所進行評估並進行了植牙。所以有使用骨質疏鬆藥物的病患並不是不能植牙,而是有沒有確實評估用藥的狀況! 另外病患常常會問,我只是補個蛀牙有需要擔心服用骨質疏鬆的藥物嗎? 這邊會將牙科治療分成兩類: 侵入性 拔牙 植牙 牙周病手術 牙齒根尖手術 非侵入性 洗牙 填補蛀牙 抽神經 矯正 製作假牙 牙周刮除術 如果要進行侵入性類別的治療才需要特別注意,非親入性治療則不用擔心! 養骨多日,用在植牙時! 不論是正在服用骨質疏鬆藥物的人還是一般人,醫師還是要要建議大家將骨頭養好才是最重要的,衛福部統計近8成以上的國人都有鈣攝取不足的問題,一般來說平均成人一天的鈣攝取量為1000毫克,所以建議大家平日可以攝取足夠的鈣質像是:牛奶、乳製品、豆類以及深色蔬菜等。 再來則是需要適當的運動來輔助以及攝取維他命D,最快的方式就是適度的戶外運動。陽光可以幫助身體獲取維他命D,進而讓腸胃可以更好地吸收鈣質!所以養好骨頭不僅能預防骨質疏鬆,而且也可以讓植牙的成功率大幅提升喔! 想要了解植牙全攻略嗎? 這本由台大第一名醫馬院長親自編寫【人工植牙完全就醫指南】關於植牙你需要知道的所有問題,能一次讓你獲得所有植牙問題的解答!趕快下載吧! 參考文獻: https://www.facebook.com/share/p/mKDpmYNWMNZL1D5b/ https://www.hpa.gov.tw/Pages/Detail.aspx?nodeid=634&pid=1196 Diana Nogueira, Inês Morais Caldas, Ricardo Jorge Dinis-Oliveira, Bisphosphonates and osteonecrosis of the jaws: Clinical and forensic aspects, Archives of Oral Biology,Volume 155,2023,105792,ISSN 0003-9969, https://doi.org/10.1016/j.archoralbio.2023.105792.

我刷牙很認真,為什麼還會有牙周病?
全身性慢性發炎反應和口腔呼吸道的發炎密切相關 許多研究都已證實,牙周病可能加劇糖尿病,而糖尿病反過來也會造成牙周病惡化。而未妥善控制的糖尿病會加劇了OSA的嚴重度,而OSA引發的長期慢性發炎又可能使血糖水平上升,進一步加重糖尿病症狀。 牙周病、糖尿病和睡眠呼吸中止症(OSA)都是全身性慢性發炎,彼此密切的交互影響使得只治療其中一個問題而忽視其他的,必然使得治療的長期預後存在不確定性。因此,在丰采美學牙醫診所,我們對牙周病的治療必定都必定還會包括對睡眠呼吸中止症和糖尿病的評估。 小林是一位中年男性,因為牙齦出血和牙齒鬆動前來求診。這些症狀,表面上看似典型的牙周病。然而,在我們的交談中,我發現小林不僅患有牙周病,還有長期未控制的糖尿病,以及他幾乎未察覺的睡眠呼吸中止症。 牙周病不僅是局部的口腔問題,它的存在加重了小林的糖尿病症狀,進而影響了他的整體健康。而睡眠呼吸中止症則加劇了這一循環,使得小林的身體難以有效恢復和調節血糖。 在治療小林的牙周病時,我們同時關注他的血糖和睡眠質量。隨著牙周病症狀的改善,小林的血糖水平也變得更加穩定。更重要的是,當他開始接受睡眠呼吸中止症的治療後,他的整體健康狀況有了明顯的提升。 牙周健康與全身性慢性發炎的密切連結 牙周病不僅是牙周和齒槽骨附近相關組織的慢性發炎,影響著口腔乃至全身健康。隨著牙周病的病情加重,牙槽骨受損導致牙齒穩定性下降,嚴重時可能導致牙齒脫落。更值得注意的是,牙周病的影響遠超過口腔,當牙周問題嚴重到牙齒脫落時,這通常與患者的整體健康狀況有關,而不單單是因為口腔衛生不佳。 牙周病與糖尿病的雙向關係 牙周病不僅影響口腔,竟然還會使血糖難以控制! 牙周病中的細菌或其產生的物質,如脂多糖(LPS),進入血液後會引發全身性發炎反應。這種發炎會釋放出多種細胞因子,包括IL-1、IL-6和TNF-α。這些因子會降低身體對胰島素的反應,形成胰島素抵抗。 胰島素抵抗(Insulin resistance)會減少身體對胰島素的敏感性,使胰島素無法有效地將血液中的糖分運送進入細胞,導致血糖濃度增加。長期的高血糖是糖尿病的主要症狀之一,因此牙周病對於糖尿病的控制與預防至關重要。 意想不到的關聯:糖尿病如何反過來加重牙周病! 糖尿病患者除了高血糖之外,還常見以下四種特徵: 白血球功能降低:白血球是身體的重要防衛系統,主要負責對抗細菌和病毒,對於保持牙周組織的健康至關重要。在糖尿病患者中,常見白血球功能降低,這會影響牙周的抵抗能力,使牙周更難以抵抗牙周病的感染。 膠原蛋白代謝異常:膠原蛋白是牙槽骨和牙周組織的主要成分,會影響傷口的愈合。由於糖尿病患者持續的高血糖濃度,膠原蛋白的合成受到抑制。這導致他們的牙周組織更易受到損傷,且愈合過程更為緩慢。當這些患者發展成牙周病時,病情的進展往往比非糖尿病患者更迅速且更加嚴重。 末梢血管壁變厚:這導致血管內外物質代謝異常,這也是為什麼心血管疾病是糖尿病的主要併發症的原因之一。血管壁的增厚會妨礙到牙周組織所需的營養和防禦物質,如白血球和抗體,到達感染區,從而增加發炎反應,加重牙周病的症狀。 AGEs(最終糖化蛋白)升高:AGEs 是高血糖狀態下形成的物質,他們的增加會引起一系列的慢性發炎,這些發炎反應與糖尿病的多種併發症密切相關,包括心血管病變、腎臟病變、白內障和末梢神經病變。當糖尿病患者同時患有牙周病時,這些由AGEs引發的發炎反應可能會進一步加劇牙周組織的損傷。 以上這些糖尿病的特徵都會加劇身體的發炎反應,從而間接影響牙周病的症狀。 事實上,牙周病目前已被列為糖尿病的『第六大併發症』! 雖然乍看之下糖尿病和牙周病似乎沒有直接關聯,但它們實際上是互相影響甚至相互加重的。這兩種疾病之間存在許多共同的風險因素,如肥胖、吸煙、口腔衛生不良以及遺傳傾向。這些因素對兩種疾病的發展均有影響,例如,肥胖與胰島素抵抗相關,這不僅增加了患糖尿病的風險,同時也加重了牙周病的發炎反應。同樣,吸煙會損害身體的免疫反應並降低牙齦的血液循環,使得吸煙者更容易患上牙周病。 而牙周病不僅會引起局部的發炎反應,同時也會引發全身性的發炎反應。這種全身性發炎反應會導致血糖濃度升高。因此,即使在原本健康的人群中,牙周病也可能成為血糖水平升高的一個重要因素。 因此,不健康的牙周狀況可能會加重糖尿病的病情,而糖尿病的存在也可能增加罹患牙周病的風險,形成一種互相影響的『雙生病』關係。 糖尿病與睡眠呼吸中止症(OSA)的雙向關係 糖尿病不僅是血糖問題,還是睡眠呼吸中止症的潜在推手! 糖尿病患者常見的神經病變可能會影響呼吸中樞控制和上呼吸道的神經反射,這不僅增加了他們罹患 OSA 的風險,還可能加劇已有的OSA症狀。 此外,糖尿病患者常與肥胖相關聯,而肥胖是OSA的一個重要風險因素。持續的高血糖狀態,經常伴隨著肥胖,這進一步增加了患OSA的風險。過量的糖分攝入不僅導致一系列的健康問題,還會導致體重增加,可能誘發或加重睡眠呼吸中止症。 你的血糖升高原來是長期缺氧惹得禍! OSA患者身體長期處於缺氧狀態導致間歇性低氧症,這會促使活性氧化劑和氧自由基的產生增加,進而增加全身性發炎的可能性。長期存在的發炎反應會加重身體的恢復負擔,干擾胰島素的正常功能,進而引起血糖濃度上升。 未能有效控制的糖尿病會增加患者罹患或加劇OSA的風險,而OSA患者長期的慢性發炎不僅會對身體造成壓力,還可能導致血糖水平上升,進而加劇糖尿病的病情。 口呼吸,不只導致OSA,竟還會加劇牙周病! 目前,牙周病與OSA之間的確切關聯尚未完全清楚,但它們之間發炎的路徑和機制的相似性表明,可能存在某種相互作用。 OSA是由上呼吸道阻塞引起的睡眠障礙,會打斷正常的睡眠週期,從而降低睡眠質量。患者在夜間睡眠時常出現呼吸不規則,如鼾聲或呼吸暫停,這會導致口腔內唾液流動減少,進而促進生物膜(biofilm)的形成,生物膜可以加速牙齦疾病和牙槽骨的破壞過程,增加牙周病的風險。 此外,OSA患者的間歇性低氧症會加全身性慢性發炎的可能性,從而增加牙周病的風險。這種全身性發炎可能是OSA和牙周病之間相關性的一個原因。 OSA和牙周病之間存在共同的風險因素,如肥胖,這些因素都與體內的慢性發炎反應有關,並可能在OSA和牙周病的形成及發展過程中扮演重要角色。因此,在治療牙周病和管理OSA時,我們需要重視這些共同的危險因素,以改善牙周健康和整體的睡眠質量及健康狀態。 牙周病、糖尿病和睡眠呼吸中止症的潛在惡性循環! 牙周病與糖尿病和睡眠呼吸中止症(OSA)之間存在著密切的關聯,不僅有共同的風險因素,還可能透過全身性的慢性發炎反應相互聯繫。 牙周病與糖尿病、糖尿病與OSA之間存在雙向的關係。然而,目前尚不清楚牙周病是否會直接影響OSA,但這兩種疾病之間都存在全身性慢性發炎反應,並且有共同的危險因素,他們之間全身性慢性發炎路徑和機制的相似性暗示著可能存在某種相互作用。了解這些關聯有助於我們更好地識別和治療這些疾病,並為患者帶來更好的健康結果。 引用文獻: Periodontal complications of hyperglycemia/diabetes mellitus: Epidemiologic complexity and clinical challenge Periodontitis and diabetes: a two-way relationship - PMC Is periodontitis associated with obstructive sleep apnea? A systematic review and meta-analysis - PMC Obstructive Sleep Apnea and Diabetes - PMC Relationship of obstructive sleep apnea with periodontal condition and its local and systemic risk factors | Clinical Oral Investigations
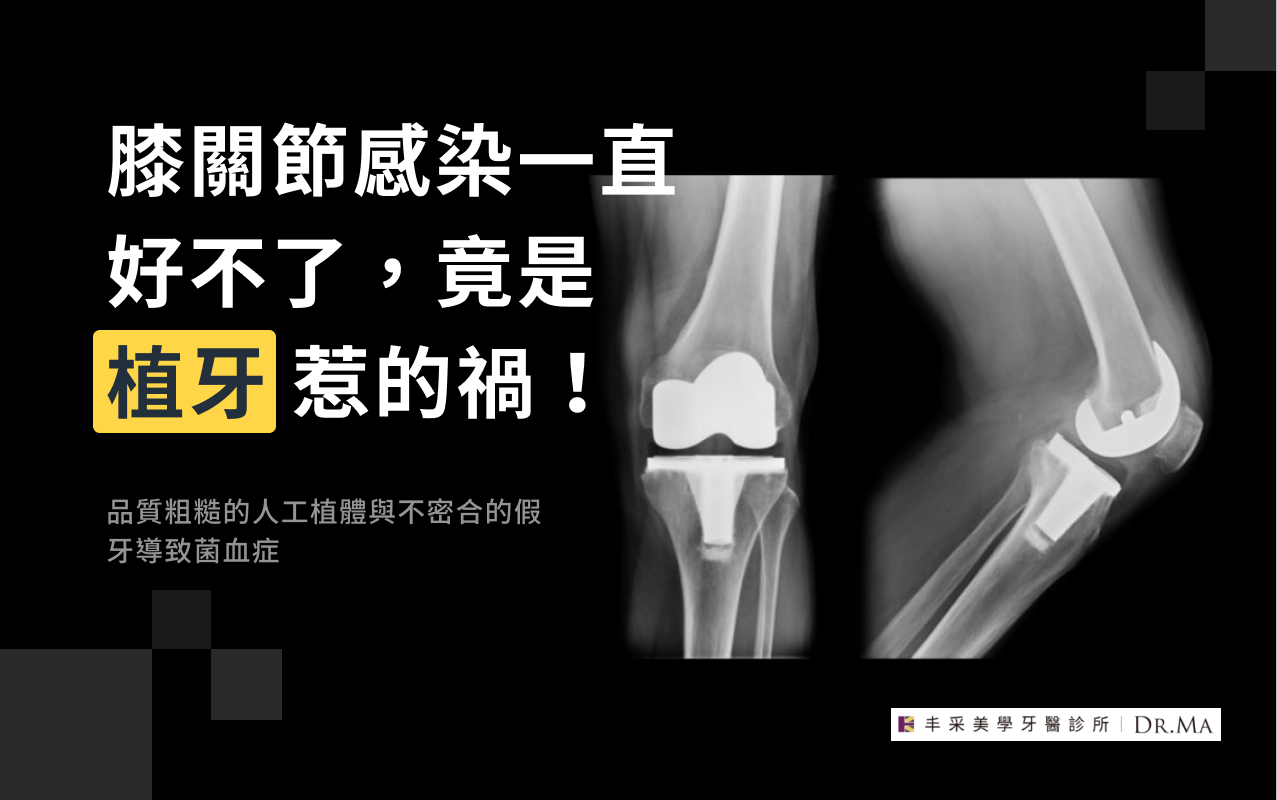
膝關節感染一直好不了,竟然是植牙惹的禍!
一台名貴的跑車,總還是會有需要更換零件的時候,那麼人體的關節在經過多年的使用後,當然也可能陸續出現問題。隨著手術技巧日益純熟,人工關節的材質也日新月異,現在有更多人都願意嘗試更換人工膝關節或是髖關節。術後患者積極的休息和復健都是為了讓這次的手術可以真正達到一勞永逸的效果,但是人工關節的感染卻是讓許多患者憂心的問題。感染的來源有許多,但是其中之一竟然和口腔裡種的植牙有關?今天帶大家來看一則真實案例,讓您瞭解究竟一顆低品質的植牙如何造成人工關節的感染。 陳媽媽的警覺,救了自己的人工膝關節 陳媽媽是一位裝了人工膝關節的患者;有一天陳媽媽來到牙醫門診求助,說自己的人工膝關節很痛也很不舒服。一般人聽到這裡可能會認為:「陳媽媽,妳跑錯門診了吧?」但是陳媽媽繼續訴說她的委屈。她回去給醫生看了她的關節,雖然檢查出有感染的跡象,但是遲遲找不到原因,最後吃抗生素吃了好幾個月也絲毫沒有改善人工關節感染的現象。 陳媽媽說,她有一顆植牙,雖然她不確定背後的關聯性,但是她深信這顆植牙和她的人工關節感染八成脫不了關係,希望能夠幫她做檢查讓她可以不再為這件事情憂心。在引導下,陳媽媽做了細菌培養,發現膝關節的感染確實是由口腔內的細菌造成。進一步拆掉了裝在植體上的牙冠後更發現,品質拙劣的牙冠竟然已經造成了植體周圍炎(Peri-implantitis)。在種種證據之下,這個看似只會對局部造成影響的植體周圍炎,其實已經悄悄的引發了全身性的菌血症(Bacteremia),也正是導致人工膝關節感染的元凶! 在釐清感染的原因之後,我們馬上為陳媽媽進行治療。為了斬草除根,我們為她在植體周圍做了深度的清潔以清除這些細菌,並且換上新的高品質牙冠。在口腔的根本原因經過治療後,陳媽媽的人工膝蓋就再也沒有感染的跡象了,當然疼痛感也隨之煙消雲散,就連陳媽媽也開心地說「膝蓋的問題竟然能在牙科診所解決,真是太神奇了!」 劣質植牙、菌血症,為什麼會造成人工膝關節術後感染疼痛? 首先來說明一下兩個剛剛提到醫學名稱: 植體周圍炎(Peri-implantitis),是指植牙的植體周圍因細菌累積所造成的發炎現象。 菌血症(Bacteremia),顧名思義是當血液裡面出現細菌時,即稱之為菌血症。 植體周圍炎雖然聽起來是口腔內有細菌造成感染發炎而已,但是血液是會帶著口腔內的細菌流通到全身的,也正是這個原因,當全身的血液都被細菌所攻佔,那麼不只會造成身體各處的感染,嚴重時甚至可能引發敗血性休克且會有生命危險。 人工膝關節、髖關節等皆屬於身體的外來物,自然不像身體其他部位一樣具有對抗細菌的免疫能力;另外,需要更換人工關節的患者年齡族群,同時也常伴有糖尿病或是造成免疫力低下的慢性疾病。人工關節本身不具免疫能力,而當患者全身免疫力又很差的狀況下,當血液帶著細菌經過金屬人工關節,這些細菌就很容易附著在人工關節上,引發感染。口腔是個充滿細菌的地方,尤其是劣質植牙旁產生的空隙更是細菌最適合棲息的角落,無疑是牙刷、牙線抵達不了的死角。這也是為什麼陳媽媽雖然有著資優生般的口腔衛生,植體周圍炎依然找上門。 人工關節患者需要更注意的口腔危險因子! 看完陳媽媽的案例,相信許多裝有人工關節的患者都開始有些擔憂,但其實是有方法可以避免口腔細菌造成人工關節感染的。首先口腔衛生的維護絕對是第一道防線,因為口腔環境越乾淨,這些細菌就越難以存活,自然感染的機率就大幅下降。其次,若是口腔內已經裝有植牙或是假牙,尤其是已經裝了多年的植牙,一定要定期請專業的牙醫師檢查看看有沒有任何可能的潛藏危機。而已經裝有人工關節的患者若是考慮進行植牙,也一定要謹慎選擇執刀的牙醫師,如此才能在手術過程中全程把關進行感染控制,並裝上完全吻合的假牙以確實降低感染口腔、人工關節,甚至是全身等風險。 任何裝有人工關節的患者,只要在身體各處有出現細菌感染的症狀一 定要儘速就醫。您若在就醫後,仍苦苦找不到原因時,可能就要懷疑是不是口腔的細菌所引起的。陳媽媽選了對的牙醫診所,幫助她找到並解決問題,不只讓差點保不住的植牙得到治療,更免除了二次更換人工膝關節之苦。及早治療不只可以省下大筆的醫療費用,更重要的是讓身體不被可怕的菌血症造成不可逆的影響。鼓勵正在閱讀這篇文章的各位,若是因為裝有人工關節並對自己的老舊植牙、假牙有任何疑慮,都應該趁還來得及的時候儘快找專業的醫師討論。 延伸閱讀: 傳統植牙太辛苦?台大第一名醫推薦「一日完成舒眠All-on-4」
害怕牙科治療的新選擇-無痛TCI舒眠牙醫
怕看牙?你並不孤單 是不是只要說到看牙醫心裡就不自覺抗拒? 寧願在家每天胡亂吞止痛藥也不願去診所? 非要痛到不行才肯就醫,覺得能拖一天是一天? 據統計台灣約有8成的人很害怕看牙醫,其中有5~10%已經算是「牙科恐懼症」,牙科恐懼症不只是怕看牙,而是一種心理創傷症候群,肇因於過往的不好看牙經驗。牙科恐懼症患者搭配合適的科技幫助,可以在無痛無感的情況下完成任何牙科治療。 什麼是牙科恐懼症? 所謂牙科恐懼症(dentophobia)是指對牙科治療感覺到異常恐懼的病患。據美國統計,90%的口腔疾病患者都對治療心存恐懼,高度牙科畏懼的患者中51.2%經常拖延診治,9.1%甚至每次約診都不去。美國西維吉尼亞大學的心理學研究人員更發現,牙醫恐懼症具遺傳性。 許多有牙科恐懼症的人,並不覺得自己恐懼過度。這種類似「創傷後壓力心理障礙症」的症狀,來自於過去看牙醫的創傷經驗,特別是兒時痛苦的拔牙手術,令他們從此害怕看牙醫,導致這些病患接受牙科治療時,可能會出現嘔吐、昏倒、狂哭,根本無法配合躺在診療台上。 另外,非常害怕看牙醫的人往往會經歷「逃避的迴圈」── 因為恐懼而逃避看牙醫,直到牙痛劇烈或長膿瘡,嚴重到需要侵入性治療的牙科急症才去看病,更容易讓口腔情況惡化造成掉牙缺牙,植牙便是最後的選擇,但是植牙過程到底是怎麼進行的,有沒有無痛植牙、無痛拔牙?對於怕痛的你,舒眠植牙會是你的最佳選擇。在淺眠中完成手術,植牙、拔牙原來一點都不痛! 曾想過可以睡著看牙嗎? TCI舒眠牙醫治療 「如果可以不用忍受疼痛,或是可怕的鑽牙聲,輕鬆的睡一覺醒來就好了,甚至不記得治療過程...。」相信這樣的新選擇會是許多人害怕看牙的救星,但說底舒眠牙醫究竟是什麼呢? 就讓我們來為您詳細介紹 ! 什麼是『TCI舒眠麻醉』? TCI全名為Target Controlled Infusion(標靶麻醉系統),應用藥物動力學之研究,設計出三腔式藥物動力學模組(PK Model),針對舒眠或止痛藥劑在體內分布代謝過程進行數據分析,可即時估算出患者腦內與血漿中的藥物濃度。TCI舒眠麻醉機,採用標把控制輸液幫浦精準按照每位患者的體質需求,給予最適當的藥物劑量,並搭配手術專用高階生理監視器(監控患者手術期間之心電、血氧、血壓及心跳,增加手術過程的安全性)在麻醉過程中,讓患者像是進入淺眠般無痛的手術。 舒眠麻醉過程 手背靜脈處施打點滴、安裝生理檢測儀器 TCI標靶麻醉系統客製化精準給藥 進入輕中度鎮靜後,再開始施打局部麻醉並進行牙科手術 半夢半醒淺眠過程中,患者可聽醫師指令做張口與吞嚥等動作 停藥後3至5分鐘內甦醒,多數人會忘記手術中的疼痛感與精神壓力 舒眠麻醉好處? 專業的麻醉醫師全程調控麻醉深度 依照個人體質需求(性別、年齡、身高、體重)精準計算藥物濃度與睡眠深度,提供安全性、穩 定性高的麻醉計量。協助患者在植牙手術過程中保持淺眠狀態,減輕緊張與不適感。 搭配生理監測儀器與氧氣 植牙手術中麻醉醫護人員全程監控患者血壓及血氧值,讓醫師在治療時放心並專注於醫療品質。 低麻醉量高安全性 將麻醉深度控制在輕度至中度,保持患者意識狀態。並隨手術進行階段調適當的麻醉劑 量,避免因緊張造成血壓上升而無法進行植牙手術治療。 術後患者出現較少嘔吐噁心 因麻醉量低,可避免傳統麻醉後易出現噁心、暈眩感。植牙滿意度可達九成。 術後患者甦醒時間較為迅速 隨麻醉劑量減少,術後約5~10分鐘即可完全清醒。 舒眠麻醉應用範圍 人工植牙 、兒童牙科 有看牙恐懼的患者 敏感的牙齒及喉嚨嘔吐反射 不易配合診療的身障患者 局部麻藥止痛效果差,害怕局部麻藥注射時的刺痛感討厭高頻牙科鑽探的聲音 傷口較大、複雜性、長時間的牙科手術 (植牙、補骨、All on 4 植牙手術等) 高血壓或心血管疾病的高齡患者 哪些人不適合舒眠治療呢? 正值感冒發燒者 雞蛋、花生過敏者 嚴重肝功能異常者(例:肝硬化) 術前未空腹者 目前懷孕者 90歲以上長者或2歲以下孩童 舒眠麻醉和全身麻醉有何不同? 延伸閱讀: 我只是拔牙或準備植牙,為什麼醫生要我要補骨? 傳統植牙太辛苦?台大第一名醫推薦「一日完成舒眠All-on-4」
